Патогенез и диагностика пищевой аллергии (Материалы 4-го Международного ветеринарного дерматологического симпозиума)
Еще фото
Автор (ы): Клод Фавро, профессор, глава отделения дерматологии ветеринарного факультета Цюрихского университета, дипломант ECVD / Claude Favrot, Pr., Dr.vet. med, Dipl. ECVD, Dermatology Department, Head Clinic for Small Animal Internal Medicine Vetsuisse Faculty University of Zurich
Журнал: №2 - 2015
Сегодня я постараюсь раскрыть основные вопросы патогенеза пищевой аллергии. В англоязычной литературе существует такой термин, как «неблагоприятная реакция на продукты питания». В это понятие входит три основных нозологических единицы:
1. Отравления. Этот процесс возникает тогда, когда вместе с продуктами питания в организм поступают бактерии или чужеродные соединения, в связи с чем развивается диарея.
2. Нарушение толерантности к продуктам питания. Говоря о пищевой непереносимости, мы автоматически предполагаем, что иммунная система не играет никакой роли в развитии болезни. Например, такой продукт, как рыба, способен вызвать нарушение толерантности к продуктам питания за счет того, что в ней содержатся некоторые чужеродные для организма соединения, в результате могут развиваться реакции по анафилактоидному типу. Из-за присутствующего в рыбе гистамина развивается не иммунная реакция в чистом виде, а реакция, косвенно связанная с иммунной системой.
3. Пищевые аллергии. Это группа является наиболее интересной для нас, т.к. лишь при пищевых аллергиях иммунная система играет ключевую роль в патогенезе заболевания. Очень важно понимать, что это не только реакция I типа, lgE-опосре-дованная, но и реакция IV типа, то есть клеточно-опосредованная иммунная реакция. Также могут возникать реакции II и III типа, предусматривающие участие иммунных комплексов. На сегодняшний день недостаточно собрано данных о том, какая реакция является наиболее частой у кошек и собак.
Если говорить о взаимосвязи между пищевыми аллергиями и атопическим дерматитом у собак, то нередко мы встречаем животных с атопическим дерматитом, обострение которого связано с потреблением каких-либо продуктов. Около 10 или, может быть, 20 лет назад в ветеринарной литературе было две основных аллергических болезни: атопический дерматит и пищевая аллергия, вызывающая изменения кожи. На сегодняшний день пищевую аллергию мы объединяем с атопическим дерматитом. Конечно же, аллергия не является единственной причиной атопического дерматита, но может быть одной из них. Равно как и аллергия на пыльцу растений имеет схожий патогенез. Клинические проявления пищевой аллергии и атопического дерматита схожи, то есть мы сталкиваемся с одной и той же клинической картиной, что и при пищевой аллергии, вызванной употреблением в пищу, например, мышей, и при поллинозе.
Итак, пищевая аллергия играет важную роль в развитии атопического дерматита, однако необходимо помнить, что существуют также нарушения желудочно-кишечного тракта, в частности диарея, рвота, являющиеся следствием анафилактоидных реакций, а также ангионевротический отек и крапивница. Кроме того, отмечаются некоторые случаи астмы кошек, которые также связаны с пищевой аллергией. Однако это не атопический дерматит как таковой.
Немаловажно упомянуть, что подавляющее большинство собак с атопическим дерматитом вообще не страдает от пищевой аллергии. И, напротив, у некоторых собак с пищевой аллергией есть проявления атопического дерматита, но также есть собаки с пищевой аллергией без проявлений атопического дерматита.
Говоря об эпидемиологических показателях заболевания, важно отметить, что они весьма не однозначны.
В зависимости от того, о каком заболевании, о какой распространенности мы говорим, проценты очень различаются. В частности, когда мы говорим обо всех собаках с аллергическими проявлениями, в зависимости от исследования, цифры колеблются от 9 до 36%. Несколько лет назад я опубликовал исследование, и цифры находились на уровне 12%. Когда мы говорим о 36%, то это, в большей степени, собаки, у которых наблюдались некоторые улучшения после элиминационной диеты. Поэтому я не всегда могу утверждать, что это в чистом виде пищевая аллергия. По этой причине диапазон процентов именно такой. Диапазон 40-52% я нахожу весьма и весьма высоким по указанным причинам, эти цифры опубликовали мои коллеги несколько лет назад (Табл. 1).
Теперь поговорим о пищевой аллергии в человеческой медицине. Важно сравнивать медицину и ветеринарию для наилучшего понимания процессов. Существует три основные группы пищевой аллергии в человеческой медицине.
1. IgE-опосредованная, то есть I тип;
2. Смешанная – IgE-опосредованная и клеточно-опосредованная;
3. Клеточно-опосредованная, то есть IV тип.
Внутри каждой группы можно наблюдать проявления со стороны ЖКТ, со стороны кожи, со стороны дыхательной системы. Иногда, в случае анафилактоидных реакций, это реакция может быть генерализованной.
Вторая группа является самой важной, сюда включен атопический дерматит, астма и другие проявления c эозинофилией. Эозинофилия часто встречается в человеческой медицине, также мы можем довольно часто наблюдать ее у кошек, это помогает нам провести параллель.
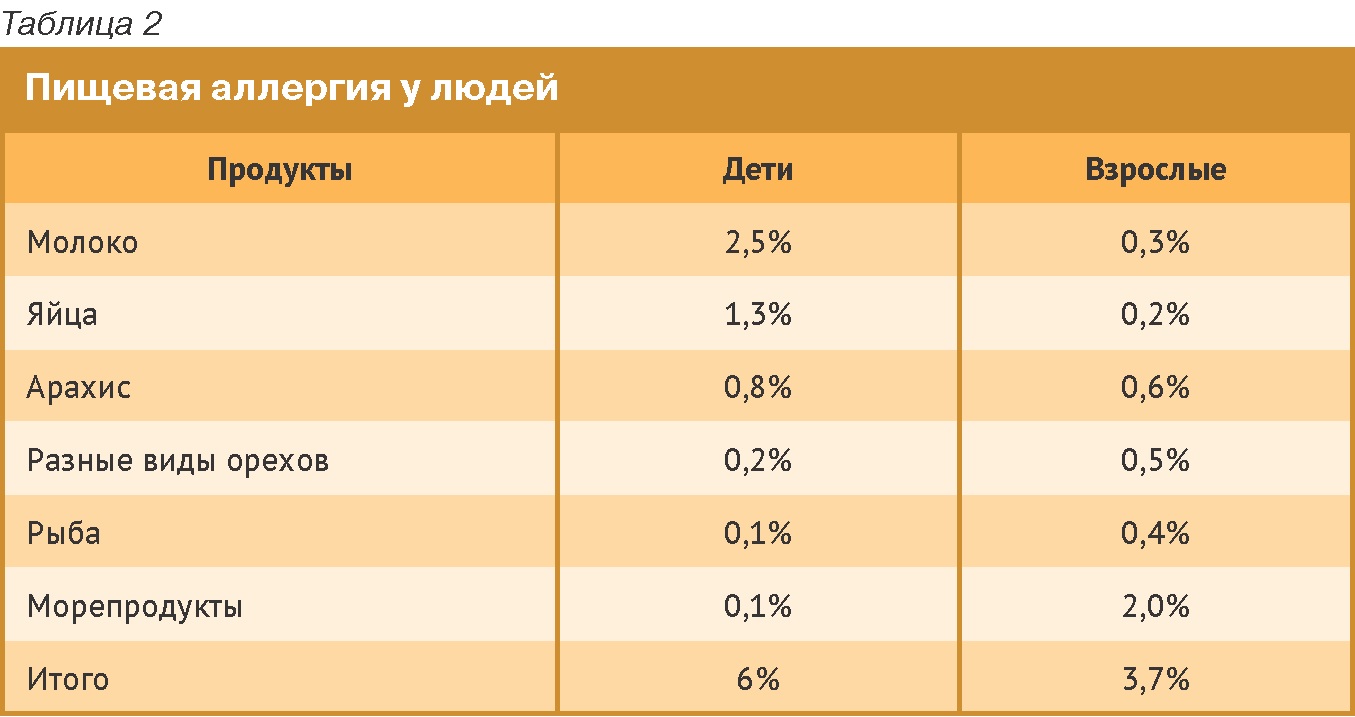
Говоря о распространенности, необходимо отметить, что в зависимости от возраста различаются причины возникновения заболевания. Например, молоко является частой причиной пищевых аллергий у детей младшего возраста, однако у взрослых лиц оно редко вызывает аллергию. Если взять такой продукт, как морепродукты, то можно отметить, что в старших возрастных группах распространенность встречается чаще, нежели у детей. Если взять общий процент людей, страдающих аллергией, и сравнить детей и взрослых, то цифры весьма велики и достаточно сопоставимы с теми 10-12%, о которых я уже упомянул, говоря о собаках (Табл. 2).
Также немаловажно подчеркнуть, что есть 8 основных продуктов питания, на долю которых приходится 80% аллергий: это различного рода орехи, яйца, молочные продукты, соя, морепродукты, рыба и некоторые другие продукты. Другие причины пищевой аллергии весьма редко наблюдаются в человеческой медицине, призываю об этом помнить!
Итак, каков же патогенез в пищевой аллергии? Для ответа на этот вопрос очень важно понимать, как пищевая аллергия в конечном итоге приводит к кожным проявлениям или к проявлениям со стороны дыхательной системы. Понимание этой связи наилучшим образом раскроет патогенез данного заболевания.
Итак, давайте поговорим более подробно, что такое толерантность иммунокомпетентных клеток полости рта. Дело в том, что пищевые аллергены не индуцируют общие иммунные реакции. Ведь иммунная система призвана защищать организм от чужеродных антигенов, и такими антигенами являются продукты питания. Мы же не едим сами себя! Казалось бы, любые продукты питания должны запускать аллергические реакции, однако этого не происходит. Мы называем это «оральной толерантностью». Она развивается за счет особенностей процесса пищеварения, прежде всего в желудке и кишечнике.
Вспомним, как устроен ЖКТ. Есть так называемая ЖК-ассоциированная лимфоидная ткань, которая является местным иммунным барьером, выступающим первым звеном защиты от такой иммунной реакции. Таким образом, первым барьером является желудочно-кишечный тракт, поскольку пищеварение предполагает гидролиз белковых соединений, т.е. их разделение на более мелкие пептиды. В результате эти пептиды становятся в достаточной степени низкомолекулярными и не могут вызывать иммунных реакций. Поэтому одна из таких защитных особенностей желудочно-кишечного тракта как раз и связана с таким разрушением белковых молекул (Рис. 1).
Вы знаете, что пищевые белки имеют массу 20-50 КЭа – это крупные молекулы, они не в состоянии проникнуть далее. Но у некоторых животных, барьеры не достаточно активно работают, также барьерная функция нарушается при воспалительных процессах в ЖКТ (в случае развития диареи). По этой причине некоторые крупные молекулы имеют возможность проникнуть в системный кровоток. Около 2% таких крупных молекул у здорового взрослого животного могут проникнуть в системный кровоток и могут вызвать некоторые иммунные реакции. Когда мы говорим о животных с заболеваниями ЖКТ, то, конечно, этот процент возрастает и переходит границу в 2%. Таким образом, можно сделать вывод, что ЖКТ – это один из барьеров, который не идеален – некоторые крупные молекулярные соединения все-таки попадают в системный кровоток.
Следующим барьером является иммунная система. Ее корректная работа тесно связана с так называемой оральной толерантностью. Дело в том, что врожденный или приобретенный иммунитет кишечника обеспечивает иммунный барьер против пищевых антигенов. Это происходит благодаря огромному количеству молекул и клеток. В частности это могут быть макрофаги, нейтрофилы, натуральные киллеры и другие. И в зависимости от типа иммунитета – врожденного или приобретенного – клетки и их роли различаются. Большое число антиген-представляющих клеток, находящихся в ЖКТ, синтезируют интерлейкин 10. Роль этого интерлейкина невозможно переоценить, поскольку он играет важнейшую роль во взаимодействии иммунной системы с макроорганизмом. Также Т-регуляторы – это клетки, которые синтезируют интерлейкин 10 и TGF-бета – это два цитокина, которые также очень сильно воздействуют на иммунную систему.
На большом количестве исследований было продемонстрировано, что при взаимодействии Т-клеток с антигеном в составе ЖКТ пищевая аллергия не развивается. В том случае, если взаимодействие с антигеном происходит вне лимфоидной ткани, ассоциированной с ЖКТ, развивается иммунная реакция. Поэтому основа оральной толерантности заключается в том, что иммунокомпетентные клетки, располагающиеся в ЖКТ, осуществляют контакт организма с антигеном, и в результате не развивается последующих иммунных реакций. Этому посвящено большое количество исследований. Также изучается роль бактерий, обитающих в ЖКТ, поскольку эти бактерии участвуют в разложении белков в составе ЖКТ, в их расщеплении и в том, чтобы сделать эти белки менее имунногенными.
Эта оральная толерантность представлена двумя основными направлениями. Во-первых, если один и тот же антиген регулярно поступает в небольших дозах, в этом случае активируются Т-регуляторы, которые синтезируют TGF-бета и интерлейкин 10.
Другая разновидность оральной толерантности развивается в том случае, когда в высоких дозах поступает антиген, развивается анергия Т-клеток в связи с их апоптозом. Собственно это и можно наблюдать во время обычной иммунной реакции: антиген-паразитирующая клетка, эффекторная Т-клетка и регулятор (или Т-хелпер). Собственно говоря, это нормальная реакция на чужеродные соединения (Рис. 2А).
Если речь идет о пищевых аллергенах в высокой концентрации, то мы видим, что Т-клетка соединяется с антиген-представляющей клеткой. В этой реакции задействованы миллионы одновременно простимулированных Т-клеточных рецепторов, в результате чего эти клетки умирают по механизму апоптоза. Отсюда развивается анергия Т-клеток на фоне воздействия белка (Рис. 2B).
Еще один способ – это поступление пищевого аллергена в очень малых дозах. Тогда стимулируется определенная популяция Т-регуляторных клеток, секретируется ин-терлейкин 10 и TGF-бета. И за счет того, что эти цитокины выбрасываются в очень большом количестве, в конечном итоге развивается толерантность к аллергену (Рис. 2С).
При возникновении пищевой аллергии становится ясно, что система оральной толерантности работает не идеально. В этом случае необходимо выяснить, на каком этапе система не срабатывает и по какой причине.
В зависимости от нарушений, у нас есть те или иные клинические проявления пищевой аллергии. Одним из важных аспектов является повышение проницаемости кишечника. Хорошо доказано, что при высокой проницаемости желудочно-кишечного тракта повышается риск развития пищевых аллергий. Кроме того, есть некоторые дефекты, которые связаны с нарушением работы регуляторных Т-клеток.
В частности, Т-регуляторы являются важными клетками, участвующими в механизме оральной толерантности. Если эти клетки функционируют неправильно, то могут развиться аллергические проявления.
Еще один немаловажный аспект, не так давно описанный в литературе, - это сенсибилизация к пищевому аллергену. Если сенсибилизация не развивается в клетках ЖКТ, и первичное знакомство с антигеном происходят в коже или в других тканях, то в этом случае могут развиться аллергические реакции. Этот аспект немаловажно понимать. Пищевая аллергия может развиться, поскольку продукт питания как антиген или его частицы стали знакомы организму через кожу, а не через ЖКТ. Возможно, именно этот механизм может надлежащим образом объяснить развитие аллергии у собак, а не только в человеческой медицине.
Итак, какова роль кожи в развитии механизма оральной толерантности? Несколько лет назад было продемонстрировано, что вызвать аллергию на пищевые белки можно через перкутанную сенсибилизацию. Эксперименты были проведены на мышах, которым в кожу втирали молоко. За счет присутствия белка молока на коже у мышей в конечном итоге развивалась пищевая аллергия с диареей и достаточно жесткими клиническими проявлениями. Таким образом, это исследование убедительно доказывает, что может развиться пищевая аллергия даже на те антигены, которые никогда в жизни не употреблялись в пищу. Т.е., несмотря на то что в рацион данного организма никогда не входило молоко, у него развилась предварительная сенсибилизация на этот аллерген перкутанным способом.
Также было проведено другое исследование. У людей, страдающих от атопического дерматита (в частности атопический дерматит, связанный с геном филаггрином), очень часто встречаются пищевые аллергии. Почему? Дело в том, что за счет дефектного гена филаггрина плохо работает барьер кожи, т.е. повышена ее проницаемость. В результате пищевые аллергены лучше проникают через кожу и, возможно, в связи с таким проникновением развивается пищевая аллергия.
То есть не только в экспериментальной модели на мышах, но и в другом исследовании, которое провели в Швеции, была подтверждена некоторая взаимосвязь между барьерными механизмами и развитием пищевой аллергии. В исследовании принимала участие группа детей, у которых развивалась аллергия на некоторые продукты питания, которые они никогда в жизни не потребляли. Это была обзорная статья, которая резюмировала некоторое количество публикаций по данному вопросу и довольно убедительно продемонстрировала развитие сенсибилизации к продуктам питания при нарушении целостности кожаных барьеров.
Итак, еще раз подчеркну, что аллергия может развиваться даже на те аллергены, которые пациент никогда не употреблял в пищу. Это по сути дела революционное открытие. До этого момента мы всегда исходили из того, что животное когда-либо в жизни употребляло аллерген в пищу. На сегодняшний день нужно учитывать, что достаточно просто контакта с этим антигеном. Возможна даже ситуация, когда хозяин животного употреблял в пищу некоторые продукты, на которые у животного есть аллергия. В результате контакта хозяина с животным может развиться аллергическая реакция у последнего.
Как пищевая аллергия может быть связана с атопическим дерматитом? Представляю вашему вниманию еще несколько исследований по данному вопросу. В частности исследования атопического дерматита и его взаимосвязь с гиперчувствительностью на продукты питания – это еще одно исследование на мышах, которое убедительно доказало похожие механизмы.
Другое исследование проводили в человеческой медицине. При развитии пищевой аллергии было отмечено, что ряд популяций лимфоцитов направляется непосредственно в кожу и вызывает развитие кожной патологии, т.е. кожные реакции немедленного типа. Этот механизм, возможно, объясняет, по какой причине пищевая аллергия может вызывать атопический дерматит у людей.
Из всего вышесказанного следует 2 вывода. Во-первых, пищевая аллергия может приводить к кожным проявлениям. Во-вторых, эта взаимосвязь действительно убедительно подтверждена.
Как же обстоят дела с собаками? Вариантов сенсибилизации для развития атопического дерматита немало. В частности уже почти 10 лет назад Marsella (Several sensitization ways (respiratory, oral, perctaneous) may lead to CAD, 2006) продемонстрировал, что сенсибилизацию можно осуществлять и через дыхательную систему, а не только через кожу или ЖКТ. В конечном итоге развиваются кожные проявления атопического дерматита. Эти блестящие исследования, возможно, отражают тот же патогенез, что и в человеческой медицине. На материале двух исследований было продемонстрировано, что при индукции пищевой аллергии тем или иным способом можно продемонстрировать явные кожные проявления.
Каковы же факторы, которые влияют на развитие пищевой аллергии? Конечно же, генетические факторы нельзя сбрасывать со счетов. При отсутствии генетической предрасположенности пищевая аллергия никогда не разовьется. Она является ключевым моментом.
Также большую роль играет время, когда произошел первый контакт с антигеном, вызвавшим (или нет) реакцию того или иного типа. Также имеет значение конкретный тип антигенов. В частности, если речь идет о сенсибилизации белками молока в раннем возрасте (я здесь не имею в виду материнское молоко, я говорю о детях, которые в раннем возрасте начинают получать коровье молоко), то вероятность развития аллергии на молоко довольно высока. Если контакт с коровьем молоком начинается чуть позже, то вероятность развития аллергии на белки молока намного ниже.
Форма продуктов питания также играет важную роль. Например, иногда аллергия развивается только на вареные яйца, но не развивается на сырые. То же самое касается аллергии на рыбу, говядину и т.д.
Кислотность желудка опять же нельзя сбрасывать со счетов. В огромном количестве исследований было продемонстрировано, что люди, получающие антацидное лечение в связи с заболеваниями ЖКТ (например, при язве желудка), больше склонны к развитию пищевых аллергий. Весьма важен способ контакта с антигеном: сенсибилизация через ЖКТ, через кожу или через дыхательную систему? Это в немалой степени зависит от первой экспозиции: то, через какой барьер проникал антиген при первом контакте, играет ключевую роль в патогенезе заболевания.
Физическая активность, потребление алкоголя и наличие стрессов играют роль в развитии пищевой аллергии. Однако, если речь идет о животных, мы понимаем, что количество факторов заметно уже.
Итак, важен фактор воздействия антигена и продолжительность такого воздействия, важна форма, в которой собаки и кошки получают свои продукты питания (например, у некоторых собак развивается аллергия только на сырую говядину, но не на вареную).
По поводу влияния фактора кислотности ЖКТ и других факторов, влияющих на развитие аллергии, у нас нет сейчас достаточного количества убедительной информации для собак и кошек.
Какие же продукты питания приводят к пищевым аллергиям? Главная причина – гликопротеин. Бывает реакция на углеводы,но это не так часто. Чаще аллергия развивается на белки и, в частности, на гликопротеины – крупные белки порядка 10-70 KDa. Эти белки могут вызывать аллергию, если они потребляются в готовом и сыром виде или же только в сыром, перечень этих продуктов индивидуален для каждого пациента.
При анализе результатов исследования на собаках были сделаны выводы, что наиболее часто вызывают пищевую аллергию белки, содержащиеся в говядине (36%), молоке (28%), пшенице (15%), курице (10%), яйцах (10%), баранине (7%) и сое (6%). У кошек преобладают реакции на говядину (20%), молоко (15%), рыбу (13%), курицу (5%) (Culprit protens are oft the ones, that are frequently fed. Jackson, 2004). К сожалению, эти данные были собраны в разное время, и насколько точно была подтверждена пищевая аллергия в этих исследованиях – тоже остается спорным вопросом. Я бы не очень полагался на достоверность этих данных. Лишь в одном из исследований была проанализирована роль консервантов.
Если снова вернуться к списку продуктов, наиболее часто вызывающих аллергию, то можно увидеть, что похожие белки ответственны за развитие пищевых аллергий. Также вы можете заметить, что мясо практически никогда не вызывает аллергию у человека. Это является основным отличием от животных, т.к. у собак и кошек ведущими аллергенами являются говядина и другие белки мяса. Конечно, возникает вопрос, почему так происходит, ведь животные в большей степени по своей природе призваны потреблять мясо, они в большей степени плотоядны, чем люди? Но окончательного ответа на этот вопрос пока нет.
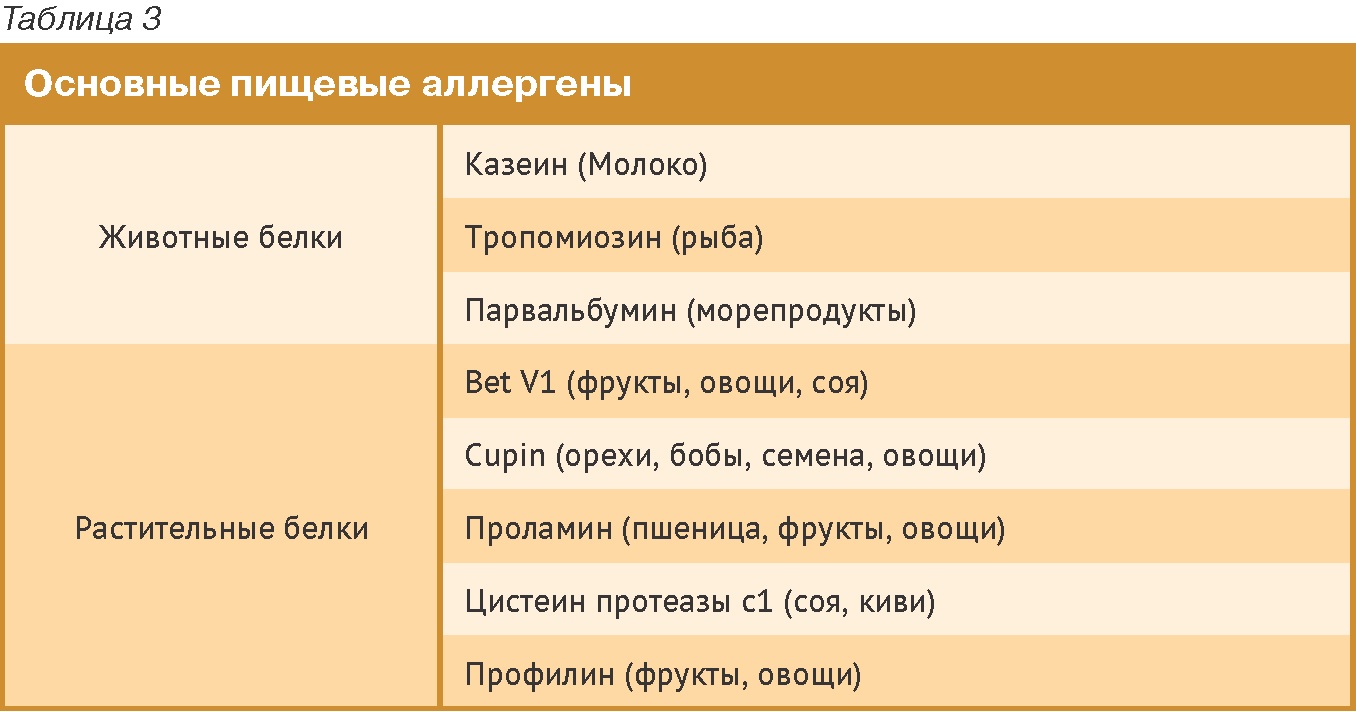
Подчеркну, что некоторые исследования – не самые новые, и группа пищевых аллергенов у людей чуть уже. Аллергены у людей хорошо установлены, например, в молоке – это казеин и т.д. Основные аллергены, перечисленные в таблице 3 – это ключевые белки, на долю которых приходится порядка 95% аллергий в человеческой медицине.
Это очень похоже на то, что мы наблюдаем в ветеринарии. Возможно, это не те же самые белки, не те же семейства белков, но их численность примерно такая же. По сути дела, пищевая аллергия может развиться на любой белок, но все-таки основное число этих белков очень небольшое.
Также следует отметить еще один немаловажный аспект. Обратимся к статье, которая была опубликована буквально 3 года назад (Kuehn A., Hilger C., Lehners-Weber C. Identification of enolases and aldolases as important fish allergens in cod, salmon and tuna: component resolved diagnosis using parvalbumin and the new allergens). Есть так называемые ферменты енолаза и альдолаза – это ферменты, содержащиеся в рыбе (в тунце, в треске и в других видах рыбы). Они очень часто могут вызывать аллергию. Дело в том, что енолаза присутствует в том числе в составе растений, и растительная енолаза совпадает по своей структуре с енолазой рыбы. То есть, если мы можем отметить аллергию на рыбу в связи с енолазой, то есть весьма большая вероятность того, что у пациента разовьется аллергия на любые растения, в которых присутствуют похожая по структуре енолаза.
В тканях мышей содержится большое число енолаз, это еще одна из причин пищевых аллергий у животных. Поэтому такие аллергии могут развиваться по принципу перекрестной реактивности.
Известны перекрестные аллергические реакции на различные виды деревьев в человеческой медицине. Это связано с наличием в составе пыльцы большого числа сходных по своей структуре молекул, которые вызывают аллергические реакции (например, перекрестная реакция на цветение березы и на миндальный орех, описанная в человеческой медицине). Поэтому этот механизм также стоит учитывать.
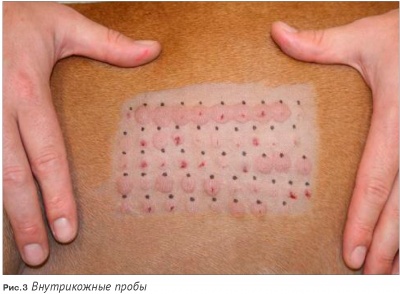
Каковы же важные аспекты диагностики пищевой аллергии? Она, как мы знаем, в основном базируется на так называемой элиминационной диете и последующей пищевой провокации. В человеческой медицине диагностика проводится несколько по-другому: если мы хотим выявить конкретный аллерген для человека, то мы можем определить содержание того или иного иммуноглобулина класса Е в сыворотке крови или сделать кожно-аллергические пробы и увидеть что, например, при введение антигенов миндального ореха образующаяся папула по размеру больше 1 мм. Этот 1 мм является очень ценным для нас диагностическим критерием, который указывает на то, что у данного человека аллергия на миндальный орех. К сожалению, кожно-аллергические пробы неинформативны у собак при диагностике пищевой аллергии. Есть только один вариант – это элиминационная диета и последующая пищевая нагрузка.
Почему же мы не можем проводить кожно-аллергические пробы? Был опубликован ряд исследований, одно из которых было опубликовано 3 года назад в Германии. Его результаты свидетельствуют о том, что иммуноглобулиновая проба дает достаточно неубедительные результаты и предсказательность такой пробы составляет лишь 15%. То есть, если вы нашли иммуноглобулины на некоторые продукты питания, то лишь с 15%-ной вероятностью можно утверждать, что на этот антиген у собаки будет аллергия.
Мы думаем, что в будущем последуют более убедительные серологические тесты, которые смогут более явно подтверждать причины пищевой аллергии. Насколько мне известно, в Европе большое количество лабораторий предлагает такие пробы, но еще раз хочу подчеркнуть, что результаты здесь не самые утешительные. В большом числе исследований была доказана слабая предсказательная ценность таких серологических проб.
Каково же возможное объяснение? Дело в том, что метод ИФА недостаточно адаптирован к животным, возможно, это связано с техническими проблемы. Мы знаем, что, прежде чем стать эффективным в человеческой медицине, метод ИФА прошел долгий путь. Возможно, следует использовать метод westernblotting. Еще одно объяснение связано с тем, что пищевая аллергия не обязательно является IgE-опосредованной у кошек и собак, впрочем, это маловероятно, поскольку все-таки очень многие реакции являются IgE-опосредованными и у кошек, и у собак, и у людей.
Почему же все-таки элиминационная диета является золотым стандартом? Даже эмпирически, когда мы сравниваем результаты тестов и элиминационной диеты, мы понимаем, что ценность элиминационной диеты выше. Например, у собаки была аллергия на говядину. Проводим элиминационную пробу, но при этом собака живет на кухне, где владелец потребляет в пищу говядину. Вполне возможно, что те молекулы, которые находятся в воздухе, в окружающем собаку пространстве, могут проникать через барьеры и приводить к развитию аллергической реакции и неубедительности элиминационной диеты. Это интересное теоретическое предположение, которое мне было бы интересно проверить в будущем. На сегодняшний день я не могу предоставить ясные доказательные базы в пользу этого довода, но этот теоретический довод кажется довольно убедительным.
Мы сказали о методике westernblotting. Используя такую технику, из продуктов питания получают белковый экстракт, который потом подвергается электрофорезу. Целью этого метода является определение электрофоретической подвижности белков и разгон этих белков по гелю. Каждый белок занимает свое место в геле. После этого белки помещаются в термостат вместе с сывороткой пациента и при наличии иммуноглобулинов к таким антигенам их также можно выявить, разгоняя по гелю. На сегодняшний день лишь одна компания в мире предлагает услугу по westernblotting (я имею в виду в ветеринарной практике).
Более простой тест – кожный патч-тест. При нем используется некоторое подобие пластыря, где маленькие фрагменты продуктов питания помещаются в соответствующие ячейки. Пластырь помещается на выбритый бок животного. Таким образом вы вызываете контакт антигена с кожей на протяжении по меньшей мере двух дней. Через 2 дня вы сможете увидеть, развилась или не развилась какая-то реакция, например покраснение или др.
Довольно сложно провести эту пробу по техническим причинам, ее трудно проводить и нелегко интерпретировать. Однако, когда мы оцениваем результаты этой пробы, мы видим, что положительная предсказательная способность этого теста составляет 63%, а отрицательная предсказательная способность – 99,3%, это не такой уж плохой результат. А можно ли регулярно использовать такую технику? Скорее всего, рутинной практикой это не станет, поэтому потребуется какая-то другая проба.
Внутрикожные пробы не работают для выявления аллергии на продукты, хотя их можно использовать для диагностики реакции на блох, пылевых клещей, полиноза и т.д. , но не на пищевые аллергены.
Как диагностировать пищевую аллергию? Элиминационная диета является на сегодняшний день единственным диагностическим инструментом в наших руках. Большой вопрос заключается в том, как проводить такие пробы и являются ли они истинным золотым стандартом. Тип элиминационной диеты также вызывает вопросы (домашние продукты, продукты фабричного производства, и какие они – ги-дролизованные или нет).
Около 6 лет назад было опубликовано исследование, которое продемонстрировало, что результаты элиминационной диеты в целом, независимо от техник, которые используются, являются более или менее сопоставимыми. Также это исследование показало, что строгость диеты должна стоять во главе угла. Возможно, использование гидролизатов несколько лучше, но это еще следует доказать.
Еще один важный момент: нельзя утверждать, что в продуктах питания, фабрично изготовленных, содержатся только заявленные белки. В Италии было проведено исследование, которое убедительно и блестяще продемонстрировало, что практически во всех продуктах питания фабричного изготовления, включая самые дорогие, содержались некоторые белки, не заявленные в составе. Иначе говоря, у животного может развиться аллергия на белок, наличие которого вы даже не предполагали.
Как долго должна длиться элиминационная диета? Вся информация по этому вопросу основана на двух исследованиях. Одно из них опубликовано во Франции в 1990 году, второе – в США в 1993 году. Исследование, проведенное в США, говорит о том, что 13 животных отреагировало на элиминационную диету менее чем через 3 недели, 25 животных – через 4-6 недель, 10 – через 7-8 недель, 3 – через 9-10 недель. Это свидетельствует о том, что элиминационная диета должна, по меньшей мере, длиться около 7 недель.
Если мы предположим, что пищевая аллергия является IgE-опосредованной (то есть реакция немедленного типа), то очень сложно понять, зачем ждать 8-9-10 недель, чтобы увидеть улучшения? Эти результаты мне малопонятны. Соответственно после этого мы только усугубим реакцию, если дадим пищевую нагрузку.
Пищевая нагрузка (провокация) была проведена на 45 собаках. У 9 собак менее чем за 2 часа развилась IgE-опосредованная немедленная реакция. У 32 собак после провокации реакция развилась через 1-3 дня, что вполне вписывается в теоретические представления об IgE-опосредованной аллергии. То есть, обратите внимания, у 41 собаки через 3 дня произошел рецидив и только у 4 собак для рецидива потребовалось больше времени. Возможно только у этих 4 собак была клеточно-опосредованная аллергия, а у всех остальных IgE-опосредованная. Поэтому на долю IgE-опосредованных реакций приходится большее количество аллергий, и они развиваются довольны быстро.
В учебниках пишут, что элиминационная диета должна длиться 8-10 недель, нужно дать новые источники белка, новые источники углеводов, возможно в гидролизо-ванной форме. Диета должна быть довольно строгой. Если наблюдаются улучшения, следует провести провокационную пробу, и для каждого источника белка провокация должна длиться до 2 недель (10 дней-2 недели). Совершенно очевидно, что это займет очень много времени. Представьте, что вы решили проверить 5-6 источников белка... В человеческой медицине серологические пробы за несколько дней дают нам хорошие результаты.
Возможно, следует исходить из того, что сенсибилизация многих наших пациентов связана с нарушением барьерной функции, о которой было сказано вначале, возможно, это нам поможет. Для таких случаев элиминационная диета не может являться золотым стандартом. Сейчас ведутся исследования по этим вопросам, пока не собрано большого количества убедительных доказательств, но теоретическое построение выглядит довольно убедительным.
В этом случае альтернативным решением может стать следующее: некоторая диета совместно с лечением стероидами, оклацитинибом или антибиотиками в то время, когда зуд у животного будет находиться на терпимом уровне. Затем, через 3-4 дня попробовать дать пищевую нагрузку и посмотреть, будет ли рецидив. Такой подход сэкономит вам больше времени по сравнению с элиминационной пробой. Еще раз подчеркну, что это мое предложение и оно никем не одобрено.


Назад в раздел

















