Собака с пододерматитом. Клинический подход. Часть 2
Автор (ы): А.Н. Герке, к.в.н., врач-дерматолог ветеринарной клиники «СовВет»,член Европейского общества ветеринарных дерматологов (ESVD), Санкт-Петербург
Журнал: №3 - 2019
Часть 2 (Начало в №2’2019)
Пододерматит является распространенной патологией собак. История болезни в таких случаях часто характеризуется периодами ремиссии и обострения болезни. Частой, но не единственной, причиной пододерматита у собак могут быть паразиты и инфекции, а также травмы, реакции по типу «инородного тела» и кожные болезни, связанные с иммунным ответом. Хотя первичная причина может быть различной, в любом случае внимание должно быть уделено контролю инфекций.
Паразитарные пододерматиты
Пододемодекоз
Наиболее часто пододерматиты паразитарной этиологии у собак вызваны тромбидиформными клещами Demodex canis, которые считаются частью нормальной микрофауны кожи собак и передаются от матери щенкам в первые сутки после рождения. При иммуносупрессии популяция клещей значительно увеличивается, что приводит к воспалению волосяных фолликулов и развитию клинической картины демодекоза [12]. Поскольку причины иммуносупрессии могут быть разными, подход к собакам с ювенильным демодекозом (возраст начала болезни до 2 лет) и к собакам, у которых пододемодекоз впервые возник во взрослом возрасте, будет различным. Различают генерализованную и локализованную формы демодекоза, последняя, в большинстве случаев, является транзиторной, не требует лечения и склонна к спонтанной ремиссии. Несмотря на то, что поражения области лап могут быть единственным проявлением демодекоза, все случаи пододемодекоза следует рассматривать как генерализованную форму и автор рекомендует назначать лечение.
Клинические признаки
Клиническими проявлениями демодекоза являются эритема, комедоны, шелушение, образование фолликулярных слепков (скопление кератина и чешуек на стержнях волоса) и спонтанная алопеция. Данные поражения, как правило, не вызывают зуд. При присоединении вторичной инфекции образуются пустулы, фурункулы с гнойно-геморрагической экссудацией и неприятным запахом, корками и изъязвлением, могут образовываться нодулы (узлы). Вторичная бактериальная инфекция кожи почти всегда сопровождает демодекоз в области лап (пододемодекоз), что приводит к отеку межпальцевых тканей и может сопровождаться выраженной болью, особенно у крупных собак, или зудом [26].
Фото 1. Вест хайленд уайт терьер с пододерматитом, вызванным Demodex canis. Алопеция, гиперпигментация, корочки и фурункулез с гнойно-геморрагическим экссудатом

Диагностика
Для подтверждения диагноза проводят микроскопию глубоких соскобов или трихоскопию [23]. При отборе проб для микроскопии стоит избегать взятия материала из пустул, так как результат исследования может быть ложноотрицательным. Для получения материала с межпальцевой области трихоскопия может быть более удобным методом, поскольку исключаются такие осложнения как кровотечение и рубцевание, возможные при взятии глубоких соскобов [2]. Однако чувствительность трихоскопии составила лишь 40% по сравнению с соскобом [3], поэтому при отрицательном результате трихоскопии рекомендуется исключить демодекоз исследованием глубокого соскоба. Микроскопию проводят в затемненном поле, опустив конденсор, сначала с использованием объектива х4 или х10, затем при х40. В редких случаях используется биопсия для подтверждения диагноза, например, у собак породы шар-пей. Чувствительность этого метода не высока [3], поэтому автор считает целесообразным проведение пробного лечения в сомнительных случаях.
Фото 2. Клещ Demodex canis при микроскопии соскоба (объектив х 40, окуляр х10)
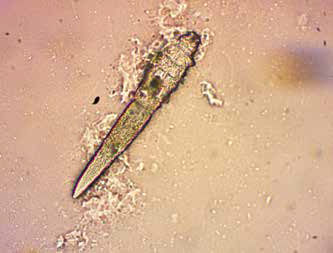
Фото 3. Яйцо клеща Demodex canis при трихоскопии (объектив х 40, окуляр х10)
Для идентификации вторичной бактериальной инфекции, как частого осложнения пододемодекоза, проводится цитологическое исследование и, в некоторых случаях, бактериологическое исследование для подбора антибиотика.
Лечение
Лечение демодекоза области конечностей должно быть комплексным, включая акарицидную терапию, контроль сопутствующей бактериальной инфекции и предраспалагающих факторов, вызвавших иммуносупрессию.
Макроциклические лактоны
Для лечения пододемодекоза долгое время успешно использовались макроциклические лактоны. Наиболее эффективным и дешевым является ивермектин, назначаемый внутрь в дозе 0,3-0,6 мг/кг ежедневно [11, 25]. Важно помнить, что ивермектин может вызвать тяжелые неврологические побочные эффекты, такие как летаргию, тремор, мидриаз, слепоту и даже смерть у собак с мутацией MDR-1 гена. Известно, что данная мутация чаще встречается у собак пород шелти, колли, болбтейл, а также метисов данных пород, реже у других собак. Во избежание развития тяжелых побочных эффектов рекомендуется назначать этот вид терапии только животным, у которых данная мутация исключена путем генетического теста. При отсутствии таковой возможности следует начинать курс терапии с малых доз, постепенно увеличивая дозу препарата. Таким образом, рекомендуется начать терапию со стартовой дозы 0,05 мг/кг в 1-й день, 0,1 мг/кг во 2-й день, 0,15 мг/кг в 3-й день, 0,2 мг/кг в 4-й день и 0,3 мг/кг в 5-й день. При развитии атаксии и других неврологических нарушений, лечение должно быть остановлено и выбран другой метод.
Моксидектин также может быть эффективен (внутрь, в дозе 0,2-0,5 мг/кг/сутки), но описаны случаи интоксикации с различными неврологическими проявлениями (летаргия, атаксия, рвота). Моксидектин доступен в виде 2,5% капель спот-он (в сочетании с 10% имидаклопридом). Первоначальные исследования, описывающие ежемесячное использование данного препарата для лечения генерализованного демодекоза, были обнадеживающими [13]. К сожалению, дальнейшее клиническое использование не подтвердило полученные данные, а последующие исследования показали, что данное лечение эффективно у собак с легкими формами ювенильного демодекоза, поэтому рекомендовано еженедельное использование данного препарата в форме спот-он. Данный режим использования безопасен, в том числе для собак пород шелти и колли [30]. В случаях, когда существенное улучшение не наблюдается в течение первых нескольких недель после начала лечения, может быть выбран другой метод [30].
Другим препаратом из этой группы, рекомендуемым для лечения демодекоза у собак, является милбемицина оксим внутрь в дозе 1–2 мг/кг ежедневно. Более низкая эффективность отмечена у собак, у которых демодекоз развился во взрослом возрасте. Рекомендуется оценивать генотип ABCB1-1 (MDR-1) и у собак, гомозиготных по мутации ABCB1-1 (MDR-1) необходимо использовать более низкие дозы, постепенно увеличивая дозу [1].
Изоксазолины
На данный момент препараты группы изоксазолинов в режиме, предусмотренном инструкцией, являются эффективными при лечении демодекоза, в том числе у собак, которым противопоказаны макроциклические лактоны [21].
Интересно, что эффект препаратов группы изоксазолинов также не уничтожает 100% популяции клещей Demodex, а существенно снижает их число до обычного, присутствующего в коже здорового животного [34]. В связи с этим контроль причин иммуносупрессии, вызвавших демодекоз, остается необходимым.
Фото 4. Чихуахуа с пододемодекозом и вторичной пиодермией. Алопеция, эритема, корочки

Фото 5. Чихуахуа, представленная на фото 4, через 3 недели после начала лечения сароланером

Амитразин
Во многих исследованиях была показана эффективность амитразина при демодекозе собак, включая случаи, устойчивые к другим методам терапии [25]. Кратность обработок и концентрация амитразина варьируется у разных авторов (от 0,125% до 1,25%, от ежедневного применения до еженедельного). Увеличение концентрации и частоты обработок повышает эффективность лечения, но увеличивает риск развития побочных эффектов. Наиболее эффективным было использование 1,25% раствора амитразина еженедельно, собакам требовалось от 2-х до 5-ти обработок [16]. Эффективность лечения пододемодекоза с помощью обработок водным раствором амитразина снижается при контакте лап с влажной средой, поэтому можно использовать раствор в минеральном масле. При использовании амитразина возможно развитие как местных (эритема и шелушение в течение нескольких суток после обработки), так и системных побочных эффектов, связанных с тем, что данный препарат является α2-агонистом, токсические эффекты которого могут быть опасны для жизни, включая седативный эффект, брадикардию, гипотермию, гипергликемию, атаксию, полидипсию, полиурию, полифагию, рвоту и диарею. В качестве неотложной помощи используют атипамезол внутримышечно в дозе 0,1 мг/кг, действие которого начинается спустя 20 мин. после введения. Длительность действия атипамезола ограничена двумя-четырьмя часами, поэтому затем в качестве антидота используют йохимбин (внутрь в дозе 0,1 мг/кг 1 раз в сутки) в течение последующих 3-х суток. Для предотвращения побочных эффектов перед обработкой амитразином в высокой концентрации можно использовать эти препараты в качестве премедикации. Кроме того, описаны случаи приступа астмы и головной боли у людей, присутствовавших при обработке, поэтому необходимо соблюдение мер защиты.
Альтернативное лечение
В литературе приведено достаточно доказательств неэфффективности селамектина, ошейников с амитразином, клозантела, дельтаметрина, витамина Е, еженедельных инъекций ивермектина, гомеопатии и фитотерапии при демодекозе собак [25].
Продолжительность терапии, контроль осложнений
Контроль терапии должен осуществляться на основании микроскопии соскобов, поскольку, несмотря на клиническое выздоровление, в соскобах могут присутствовать клещи. Как правило, рекомендуется проводить микроскопию соскобов с наиболее пораженных участков кожи ежемесячно. Лечение должно продолжаться минимум в течение месяца после получения отрицательных соскобов. Если у собак клиническое выздоровление наступает медленно, лечение рекомендуется продлить в течение 2-х месяцев после отрицательных соскобов. Основываясь на опубликованных исследованиях, в редких случаях в первые 1-2 года после прекращения терапии возможно развитие рецидива. Однако ремиссия, как правило, достигается при повторении той же схемы лечения. Рекомендуется проводить регулярные осмотры собак, переболевших генерализованным демодекозом, в течение года после окончания лечения [26].
При наличии вторичной бактериальной инфекции ее следует лечить параллельно с акарицидной терапией. Рекомендации по противомикробной терапии описаны в разделе бактериальных инфекций. В целом для всех собак с пододемодекозом и вторичной бактериальной кожной инфекцией рекомендована соответствующая системная и местная антибактериальная терапия. Антимикробную терапию следует продолжать в течение 1-2 недель после клинического и микроскопического разрешения бактериальной кожной инфекции. В дополнение к антимикробным эффектам, местная терапия способствует очищению кожи от экссудата, дебриса и медиаторов воспаления, что быстро улучшает состояние собаки, и, в свою очередь, повышает доверие со стороны владельца. Обычно назначают шампуни с бензоилпероксидом (2–3%) или хлоргексидином (3–4%) [26], Местная терапия несколько обезжиривает кожу, что может вызывать сухость и раздражение кожи [24]. Частота местных обработок зависит от ситуации, как правило, в дополнение к системной терапии назначают еженедельное купание с лечебным шампунем.
Для успешного лечения пододемодекоза ключевой задачей является не только акарицидное лечение, но контроль предрасполагающих факторов, что поможет избежать рецидива. В случаях демодекоза, впервые диагностированного у взрослых собак, необходимо найти причины иммуносупрессии. Вероятными причинами в этих случаях могут быть такие заболевания, как гипотиреоз, гиперадренокортицизм, онкологические болезни и химиотерапия, а также иммуносупрессивная терапия, например, у животных с атопическим дерматитом. Диагностика основного заболевания у пожилых собак может включать, но не ограничиваться следующими тестами: общий клинический и биохимический анализы крови, определение тироксина, малая дексаметазоновая проба, анализ мочи, ТИАБ измененного лимфатического узла, рентгенограмма органов грудной клетки и УЗИ органов брюшной полости. При ювенильном генерализованном демодекозе существуют рекомендации по поводу кастрации собак, поскольку, с одной стороны, в период течки возможен рецидив демодекоза, а с другой – разведение данных особей нежелательно во избежание получения потомства, склонного к демодекозу [26].
Другие паразитарные пододерматиты
Пододерматит, вызванный Pelodera strongyloides
Pelodera strongyloides – свободно живущие нематоды, обитающие в органическом субстрате (почве, гниющих опилках и т.п.). Личинки стадии L3 и самки могут вторгаться в кожу собак и людей. Личинки Pelodera strongyloides размером около 600 мкм, проникают в фолликулярную воронку, вызывая дерматит с зудом, эритемой, корочками и алопецией. Поражение быстро осложняется вторичной бактериальной инфекцией. Дерматит развивается на участках кожи, контактирующих с подстилкой, поражая кожу между подушечками, но, как правило, без дорсального межпальцевого поражения [7]. При содержании собак в вольерах с гниющей подстилкой болезнь может быть внесезонной. Подтверждением диагноза служит визуализация нематод в соскобах или при трихоскопии. При цитологическом исследовании обычно отмечают воспалительный мононуклеарно-эозинофильный инфильтрат, часто признаки вторичной бактериальной инфекции. Для лечения больных собак, в первую очередь, нужно исключить контакт с зараженной окружающей средой, тогда отмечают спонтанное выздоровление. Поддерживающая терапия включает купание с антисептическими шампунями, использование нематоцидов (например, селамектина). При сильном зуде назначают кортикостероиды или оклацитиниб. При глубокой бактериальной инфекции – антибиотикотерапию.
Дерматит, вызванный Angiostrongylus vasorum
Angiostrongylus vasorum – это нематода, также способная к чрескожному проникновению при контакте собак с зараженной почвой в эндемичных регионах, вследствие чего развивается дерматит в местах, контактирующих с землей (например, дистальные участки конечностей, лапы, грудина, вентральная брюшная стенка, задняя поверхность бедер, промежность и хвост). Характерные клинические признаки: эритема, алопеция, папулы, шелушение, корочки, узелки с - или без свища, гиперкератоз, возможен зуд различной интенсивности. Кожные поражения могут наблюдаться не только на участках, где личинки паразита проникают в кожу, но и в других областях посредством циркуляцию через кровь или лимфатические сосуды [20]. Взрослые паразиты обнаруживаются в сосудах легких и в правых отделах сердца. В этом случае развиваются респираторные симптомы. Также сообщается о кровотечениях, неврологических, глазных, сердечно-сосудистых и желудочно-кишечных нарушениях. Гранулематозное воспаление и повреждение тканей, связанные с распространением паразитов, могут привести к повреждению органов и нарушению их функций [20]. Также были описаны коагулопатии (ДВС-синдром, иммуноопосредованная тромбоцитопения, снижение факторов коагуляции и увеличение времени свертывания) как осложнения ангиостронгилеза у собак, приводящие к образованию гематом и кровоизлияний [14].
Подтверждением служит положительная ПЦР-диагностика биоптата или обнаружение фрагментов личинок при гистологическом исследовании биоптатов пораженной кожи, а также копроскопия и исследование методом Берманна. Для лечения используют фенбендазол в дозе 20 мг/кг 1 раз в день в течение 3-х недель, это приводит к быстрому выздоровлению [9].
Пододерматиты грибковой этиологии
Грибковые инфекции, которые могут приводить к пододерматиту, включают Malassezia-дерматит, значительно реже причиной могут быть Candida spp., а также дерматофитоз и глубокие микозы.
Малассезиозный дерматит
Липофильные дрожжи рода Malassezia являются частью нормальной микрофлоры кожи многих теплокровных позвоночных. Обычно они присутствуют у здоровых собак в ушных каналах, на губах, в подмышечной области, межпальцевых промежутках, паранальных синусах, прямой кишке, а также в носовой полости и влагалище [32]. Описаны редкие случаи заражения владельца животного M. pachydermatis от собаки при нарушении правил гигиены [22]. Предполагается, что размножению дрожжей способствует избыток кожного сала и нарушение эпидермального барьера при реакциях гиперчувствительности (атопический дерматит, неблагоприятные кожные пищевые реакции, гиперчувствительность к укусам блох и контактная аллергия), нарушениях ороговения, бактериальных инфекциях, эктопаразитозах, эндокринных болезнях (гиперадренокортицизме, гипотиреозе, сахарном диабете) [5].
Характерными проявлениями Malassezia-дерматита являются эритема, зуд от легкой до тяжелой степени, алопеция, жирная экссудация, шелушение, запах «тухлой рыбы», красновато-коричневое окрашивание шерсти. Возможно поражение когтей - Malassezia-паронихия. Вторичные поражения включают экскориации, лихенификацию и гиперпигментацию. Реакции гиперчувствительности к Malassezia могут приводить к развитию выраженного зуда и отека [27]. Поскольку Malassezia являются компонентом нормальной флоры кожи собак, диагноз «малассезиозный пододерматит» не может быть поставлен на основании микологического посева. Диагностическим критерием малассезиозного дерматита должно быть сочетание клинической картины дерматита с обнаружением большого числа Malassezia при цитологическом исследовании отпечатков с кожи пораженной области, а также положительном ответе на противогрибковую терапию [5]. В настоящее время нет четких указаний о том, что представляет собой «увеличенное» число дрожжей, поскольку, диагноз, основанный на оценке количества дрожжей, не учитывает, что некоторые дрожжи могут обладать необычайно сильными факторами вирулентности, или же собаки могут быть необычно чувствительными к этому организму (гиперчувствительность к продуктам жизнедеятельности Malassezia). В этих случаях признаки Malassezia-дерматита будут в развиваться даже в присутствии достаточно небольшого количества этих дрожжеподобных грибов [29].
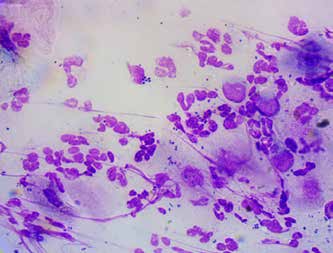
Фото 6. Дрожжеподобные грибы Malassezia в цитологии – большое количество овальных почкующихся микроорганизмов
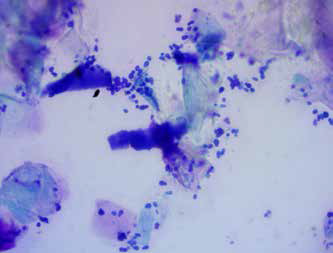
Фото 7. Боксер с малассезиозным пододерматитом – характерное изменение окраски шерсти, эритема, зуд
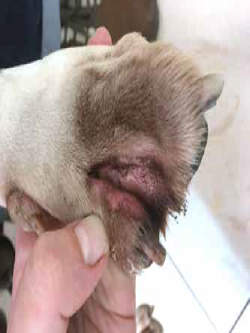
Фото 8. Эта же собака, что и на фото 7 через месяц после начала местной противогрибковой терапии

Лечение
Лечение хронических случаев Malassezia-дерматита может быть пожизненным в виду склонности к рецидивам. Выявление и лечение основных причин имеют ключевое значение. Если контроль предрасполагающих факторов не возможен, регулярная местная терапия или пульсовая пероральная терапия необходимы для предотвращения рецидивов. Из-за более низкого риска токсичности местное лечение предпочтительнее системного лечения. В качестве местной терапии используют шампуни, содержащие 2% миконазола + 2% хлоргексидина 2 раза в неделю. Поскольку большинство изолятов M. pachydermatis чувствительны к производным азола (кетоконазолу, клотримазолу, миконазолу), нистатину и тербинафину, для лечения используют лосьоны и кремы, содержащие эти вещества. Также хороший клинический эффект получен при использовании лосьонов, содержащих, триклозан [33] или эфирные масла [28]. При недостаточном эффекте или невозможности проведения местной терапии используют системные препараты для приема внутрь. Системная терапия включает кетоконазол в дозе 5-10 мг/кг в течение 3 недель или итраконазол в дозе 5-10 мг/кг (в один или два приема) в индивидуальном режиме: в одних случаях необходим прием препарата ежедневно до устранения клинических признаков, как правило, в течение 3-х или 4-х недель, в других достаточно «пульс-терапии» 2 дня подряд в неделю в течение 3-х недель [31].
Дерматофитоз
Дерматофитоз – инфекция ороговевшего слоя кожи, волоса и когтей, вызванная грибами-дерматофитами родов Microsporum, реже Trichophyton. Дерматофитоз редко поражает только лапы, обычно наблюдаются поражения также в области морды, ушей и т.п. Тем не менее, дерматофитоз стоит рассматривать в качестве дифференциального диагноза при пододерматите, поскольку клиническое проявление этой зооантропонозной инфекции может быть сходным с пиодермией на фоне аллергической реакции, но в этом случае иммуносупрессивная терапия приведет к ухудшению состояния и распространению поражений. Типичными клиническими проявлениями дерматофитоза являются алопеции (как правило, многоочаговые), шелушение, иногда зуд, чаще на фоне вторичной пиодермии. Поражение когтей – онихомикоз – крайне редкое явление, может быть представлен асимметричной паронихией и ониходистрофией. Локализованный дерматофитоз у собак может проявляться как керион, внешне имеющий вид четко ограниченного, округлого, нодулярного образования, возможно, с зудом.
Заражение происходит контактным путем. Инкубационный период в среднем составляет 7-14 дней. Артроспора адгезируется к кератину, проникновению артроспоры в волосяной фолликул в стадии анагена способствует повышенная влажность кожи. Образующиеся гифы вырабатывают кератолитические ферменты, поэтому проникают через кутикулу волоса и прорастают до зоны кератогенеза. Компоненты грибов могут вызывать реакции гиперчувствительности, что приводит к зуду и отеку.
Диагностика путем люминесцентного исследования в лучах лампы Вуда позволяет обнаружить изумрудное свечение, которое дает птеридин, содержащийся в гифах (не в артроспорах!) M. сanis. Микроскопия поверхностных соскобов и трихоскопия позволяет визуализировать волосы, пораженные дерматофитами. Цитологическая диагностика позволяет быстро выявить споры дерматофитов, проводится соскобом или скотч-отпечатком (при шелушащихся или мокнущих поражениях) с последующей окраской образца стандартными красителями. При микроскопии характерна пиогранулематозная воспалительная реакция и наличие спор грибов. Наиболее достоверный метод диагностики дерматофитоза – посев на селективную питательную среду для дерматофитов с последующей микроскопией колоний. Для микологического исследования требуется от 7 до 30 дней. В последние годы стала доступна ПЦР для диагностики дерматофитоза.
Лечение, как правило, проводится комплексно, в сочетании местной и системной терапии. В большинстве случаев только местная терапия не является достаточно эффективной при дерматофитозе. Тем не менее допустимо использование местных обработок 2 раза в неделю растворами лайм-сульфура или энилконазола в качестве единственного лечения. Локальные поражения можно обрабатывать препаратами на основе миконазола, клотримазола, энилконазола и др. Шампуни на основе кетоконазола и миконазола обычно назначают совместно с системными препаратами, что позволяет ускорить выздоровление и снизить контаминацию окружающей среды. Системными препаратами являются итраконазол в дозе 5-10 мг/кг и тербинафин в дозе 20-30 мг/кг. Препараты хорошо накапливаются в кератинизированных участках, поэтому их назначают в режиме ежедневно в течение 2 недель, затем через день. Флуконазол показал меньшую эффективность, чем выше перечисленные препараты, а использование кетоконазола ограничено частым развитием побочных явлений. Лечение необходимо продолжать как минимум до получения отрицательного результата посева [17].
Установлено, что артроспоры M. canis, могут сохраняться в окружающей среде до 18 месяцев, поэтому важно уделить внимание дезинфекции подстилок, вольеров и прочих объектов окружающей среды, наиболее эффективными признано использование 1% раствора хлорной извести ежедневно или 0,6% раствор энилконазола 1 раз в неделю [8].
Глубокие микозы
Глубокие микозы крайне редко являются причиной пододерматита, однако описаны случаи пододерматитов, вызванных Sporothrix schenckii, Cryptococcus spp., Blastomyces spp. Клиническими проявлениями могут быть одиночные или множественные узловые образования со свищами, сопровождающиеся нарушением общего состояния. Для диагностики, как правило, необходима гистобиопсия с использованием специальных методов окраски.
Межпальцевая пиодермия (фолликулит и фурункулез)
Межпальцевый фолликулит и фурункулез как разновидность пиодермии связаны с бактериальной инфекцией кожи. В качестве причин, приводящих к развитию кожных инфекций, следует рассматривать сочетание факторов окружающей среды с нарушением кожного барьера и иммуносупрессией, которая может быть вызвана применением иммунодепрессантов (ГКС, цитостатики и др.), эндокринопатиями. В качестве причины бактериальной инфекции кожи может выступать аллергическая реакция, поскольку она приводит не только к нарушению кожного барьера, но и сопровождается уменьшением разнообразия кожной микрофлоры с увеличением способности к адгезии стафилококков. Также бактериальные инфекции могут развиваться на фоне дерматофитоза и паразитарных болезней (демодекоза, саркоптоза). Пододерматит, вызванный бактериальной инфекцией, также может быть следствием нарушения кожного барьера области лап, вызванного химическими и термическими ожогами, раздражением кожи реагентами, песком, камнями, которые могут застревать в густой шерсти между подушечками. При одиночных очаговых поражениях, особенно сопровождающихся образованием фистул, необходимо рассмотреть в качестве первопричины травму, инородные тела (фрагменты растений, щепки и т.п.) и новообразования с вторичным инфицированием. При поражениях, сопровождающихся образованием кист в межпальцевом промежутке между 4-м и 5-м пальцами передних конечностей, особенно у собак крупных пород, наиболее вероятной первичной причиной пододерматита является неправильный постав передних конечностей с деформацией подушечек и разрывом волосяного фолликула с развитием воспаления по типу реакции на инородное тело, в качестве которого выступает кератин и фрагменты волоса. Такие поражения изначально стерильны, но, как правило, быстро подвергаются инфицированию и нагноению. Подавляющее большинство кожных инфекций связано с резидентными микроорганизмами, например, метициллин-чувствительным Staphylococcus pseudintermedius). Также все чаще встречаются случаи, вызванные транзиторными микроорганизмами, такими как MRSP (метициллин-резистентный Staphylococcus pseudintermedius) и Pseudomonas aerugenosa, временно колонизирующими кожу, в том числе и здоровых животных, а инфекция развивается вторично, в качестве осложнения какого-либо основного заболевания [6]. Крайне редко фурункулез области лап собак может быть вызван Mycobacteria spp., Nocardia spp., Actinomyces spp.
Клинические признаки включают эритему, отечность, узелки, язвы, свищи, буллы с геморрагическим содержимым. Как правило, животные вылизывают пораженные лапы, что приводит к алопеции, поражения становятся мокнущими. Отек может распространяться на метакарпальную и метатарсальную области. Поражения могут быть болезненными, возможно, развитие хромоты.
Диагностика бактериальной инфекции обязательно включает цитологическое исследование, поскольку только наличие фагоцитированных бактерий (кокков или палочек) в цитологии подтверждает бактериальную причину пододерматита.
Из невскрывшихся нодулярных поражений отбор проб осуществляют при помощи аспирации (ТИАБ), с влажных или жирных поражений получают мазки-отпечатки. В некоторых случаях проводят гистолобиопсию. Гистологическое исследование позволяет установить первопричину, например, реакцию на инородное тело (на основании обнаружения свободных фрагментов волоса и кератина в тканях с пиогранулематозным воспалением), новообразование, глубокий микоз, а также позволяет оценить клеточную реакцию.
Фото 9. Цитология при пододерматите, вызванном палочковидными бактериями, – базофильно окрашенные бактерии, разрушенные нейтрофилы
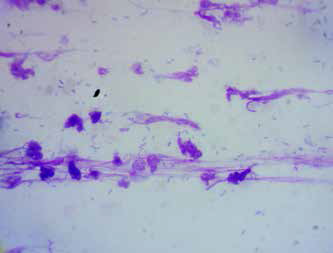
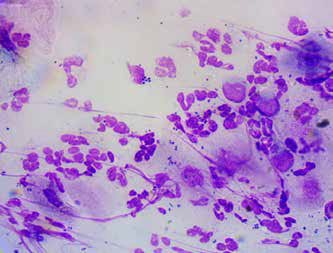
Фото 10. Цитология при бактериальной инфекции, вызванной кокками, – большое количество нейтрофилов, в том числе содержащих фагоцитированные бактерии (на фото в виде точек), разрушенные нейтрофилы
В идеале при подтверждении бактериальной причины пододерматита следующим этапом диагностики должно быть бактериологическое исследование для подбора антибиотика (табл. 1), особенно в ситуациях, когда в анамнезе уже проводилась антибиотикотерапия, но выздоровление не наступило или последовал рецидив. Бактериология необходима в случаях, когда отсутствует положительная динамика или продолжают появляться новые очаги спустя две недели антибактериальной терапии. Также бактериология обязательна в случаях, когда в контакте с собакой находятся люди с иммуносупрессией или госпитализацией в анамнезе, особенно с инфекциями, вызванными мультирезистентными штаммами Staphylococcus aureus. Бактериологическое исследование с определением чувствительности к антибиотикам может потребоваться при обнаружении в цитологии палочковидных бактерий, поскольку их устойчивость непредсказуема.
Лечение пододерматита, связанного с бактериальной инфекцией длительное, включает не только антимикробную терапию, но и контроль выявленных первичных причин. При лечении пододерматита собак, вызванного бактериальной инфекцией, сочетают местную и системную терапию. Существенным преимуществом антисептиков перед антибиотиками является их эффективность вне зависимости от спектра устойчивости бактерий, возможность воздействия на биопленки (структурированные микробные сообщества), а также широкий спектр действия (например, на бактерии и грибы одновременно), что удобно при смешанных инфекциях. Кроме того, устойчивость у микроорганизмов к антисептикам, используемым наружно, развивается крайне редко за счет их бактерицидного действия [18]. В качестве местной терапии при пододерматитах используют шампуни, спреи, муссы, лосьоны, содержащие 2-4% хлоргексидина, 1% поливидон-йода, перекись бензоила. При наличии свищей может быть полезным использование примочек с гипертоническими растворами, например, 25% раствором магния сульфата по 10-15 минут 2 раза в день.
При глубоких инфекциях (подофурункулезе) местные обработки сочетают с системной антибиотикотерапией, которая должна продолжаться в течение 1-2 недель после клинического выздоровления, при этом может потребоваться длительная антибиотикотерапия (до 8-12 недель) [15].
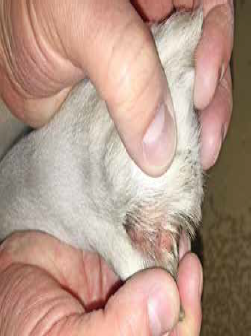
Фото 11. Свищ между 4-м и 5-м пальцами грудной конечности у лабрадора вследствие хронической бактериальной инфекции на фоне воспалительной реакции по типу «реакции на инородное тело» из-за неправильного постава конечностей
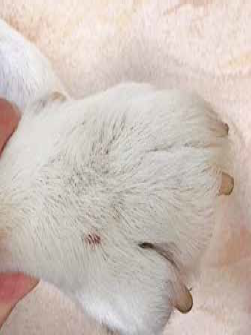
Фото 12. Эта же собака, что на фото 11, – эритема, алопеция, деформация мякишей
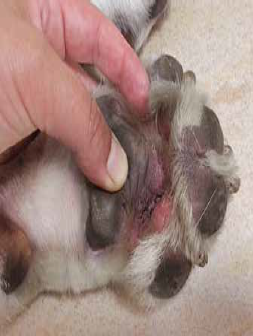
Фото 13. Собака, представленная на фото 11 и 12, через месяц после начала противовоспалительной и антибактериальной терапии
К сожалению, контроль инфекции часто требует длительных курсов антибиотиков, и рецидив не является редкостью (даже если антибактериальное лечение проводилось корректно) из-за присутствия инородного материала в коже. Поэтому в дополнение к длительной антибиотикотерапии многие клиницисты используют местные или системные противовоспалительные препараты, в том числе глюкокортикоиды и циклоспорин для подавления воспалительной реакции по типу «инородного тела», вызванной присутствием кератиновых масс и фолликулярного материала в коже, попадающего при травме волосяных фоликулов, например, при неправильном поставе передних лап. В некоторых тяжелых случаях, когда хронические фиброзные поражения межпальцевых пространств не поддаются медикаментозной терапии, единственным решением становится хирургическое вмешательство – оперативная или лазерная подопластика [10]. Недавнее исследование открывает перспективу использования флуоресцентной биомодуляции при подофурункулезе, в том числе вызванном мультирезистентными штаммами, что требует дальнейших исследований [19].
Таблица 1. Антибиотики, чаще всего используемые при бактериальной инфекции кожи собак [15]
|
Препараты |
Разовая доза, кратность |
Способ введения |
|
Цефалексин |
22 - 30 мг/кг 2 раза в день |
внутрь |
|
Цефовецин |
8 мг/кг двукратно с интервалом 14 дней |
подкожно |
|
Амоксициллин с клавулановой кислотой |
22 – 25 мг/кг, 2 раза в день или 13,75 мг/кг 3 раза в день |
внутрь |
|
Клиндамицин |
11 – 15 мг/кг 1 раз в день |
внутрь |
|
Энрофлоксацин |
5 мг/кг 2 раза в день |
внутрь |
|
Ципрофлоксацин |
20 – 30 мг/кг 1 раз в день |
внутрь |
|
Марбофлоксацин |
2,75 – 5,5 мг/кг 1 раз в день |
внутрь |
|
Хлорамфеникол |
40 – 50 мг/кг 3 раза в день |
внутрь |
|
Доксициклин |
3 – 5 мг/кг 2 раза в день |
внутрь |
Литература
1. Barbet J.L., Snook T., Gay J.M. et al. ABCB1‐1Δ (MDR1‐1Δ) genotype is associated with adverse reactions in dogs treated with milbemycin oxime for generalized demodicosis. Veterinary Dermatology, 2009; 20: 111–114.
2. Beco L., Fontaine F., Bergvall K. et al. Comparison of skin scrapes and hair plucks for detecting Demodex mites in canine demodicosis, a multicentre, prospective study. Veterinary Dermatology, 2007; 18: 381 – 384.
3. Bensignor E. Comparaison de trois techniques diagnostiques de demodecie a Demodex canis chez le chien. Pratique Medicale and Chirurgicale de l’Animal de Compagnie, 2003; 38: 167– 171.
4. Bond R., Ferguson E.A., Curtis C.F., Craig J.M., Lloyd D.H. Factors associated with elevated cutaneous Malassezia pachydermatis populations in dogs with pruritic skin disease. Journal of Small Animal Practice 1996; 37: 103–107.
5. Bond R. Malassezia pachydermatis and canine skin disease. Waltham Focus 1997; 7: 27–31.
6. Bryan J., Frank L.A., Rohrbach B.W., Burgette L.J., Cain C.L., Bemis D.A. Treatment outcome of dogs with meticillin-resistant and meticillin-susceptible Staphylococcus pseudintermedius pyoderma. Veterinary Dermatology, 2012; 23(4): 361–365.
7. Căpitan R.G. M.,Noli Ch. Trichoscopic diagnosis of cutaneous Pelodera strongyloides infestation in a dog. Veterinary Dermatology, 2017; 28 (4): 413-416.
8. Carlotti D.N., Guinot P. et al. Eradication of feline dermatophytosis in a shelter: a field study. Veterinary Dermatology 2010; 21(3): 259–266.
9. Cavana P., Bensignor E., Blot S., Carlus M. et al. Nematode dermatitis due to Angiostrongylus vasorum infection in a dog. Veterinary Dermatology 2015; 26 (4): 293-295.
10. Duclos D.D., Hargis A.M., Hanley P.W. Pathogenesis of canine interdigital palmar and plantar comedones and follicular cysts, and their response to laser surgery. Veterinary Dermatology, 2008; 19: 134–141.
11. Fondati A. Efficacy of daily oral ivermectin in the treatment of 10 cases of generalized demodicosis in adult dogs. Veterinary Dermatology, 1996; 7: 99–104.
12. Greve J.H., Gaafar S.M. Natural transmission of Demodex canis in dogs. Journal of the American Veterinary Medical Association, 1966; 148: 1043– 1045.
13. Heine J., Krieger K., Dumont P. et al. Evaluation of the efficacy and safety of imidacloprid 10% plus moxidectin 2.5% spot‐on in the treatment of generalized demodicosis in dogs: results of a European field study. Parasitological Research, 2005; 97(Suppl 1): 89–96.
14. Helm J.R, Morgan E.R., Jackson M.W. et al. Canine angiostrongylosis: an emerging disease in Europe. J Vet Emerg Crit Care, 2010; 20: 98–109.
15. Hensel N., Patrick S.Z., Prior H. Antibacterial drug exposure in dogs with meticillin‐resistant Staphylococcus pseudintermedius (MRSP) pyoderma. Veterinary Dermatology, 2016; 27 (2): 72-120.
16. Hugnet C., Bruchon-Hugnet C., Royer H., Bourdoiseau G. Efficacy of 1.25% amitraz solution in the treatment of generalized demodicosis (eight cases) and sarcoptic mange (five cases) in dogs. Veterinary Dermatology, 2001; 12: 89 – 92.
17. Karen A., Kimberly M., Paterson S., Mignon B. Diagnosis and treatment of dermatophytosis in dogs and cats. Veterinary Dermatology, 2017; 28 (3).
18. Kloos I., Straubinger R.S., Werckenthin C., Mueller R.S. Residual antibacterial activity of dog hairs after therapy with antimicrobial shampoos. Veterinary Dermatology, 2013; 24 (2): 250 – 254.
19. Marchegiani A., Spaterna A., Cerquetella M., Tambella A.M., Fruganti A., Paterson S. Fluorescence biomodulation in the management of canine interdigital pyoderma cases: a prospective, single‐blinded, randomized and controlled clinical study. Veterinary Dermatology, 2019; August - Early View.
20. Morgan E.R., Jefferies R., Van O.L. et al. Angiostrongylus vasorum infection in dogs: presentation and risk factors. Veterinary Parasitology, 2010; 173: 255–261.
21. Morita T., Y. Momota, A. Mori, Oda H., Ike K., Sako T. Successful treatment of refractory demodicosis and transient papules with a single dose of fluralaner in a dog with uncontrolled severe endocrine disease. J. Vet.Med. Sci. 2018; 80 (4): 672 – 675.
22. Morris D.O., O'Shea K., Shofer F.S., Rankin S. Malassezia pachydermatis carriage in dog owners. Emerging Infectious Diseases, 2005; 11: 83 – 88.
23. Mueller R.S., Bettenay S.V. Skin scrapings and skin biopsies. In: S.J. Ettinger, E.C. Feldman, eds. Textbook of Veterinary Internal Medicine. Philadelphia, W.B. Saunders, 2010; 368 – 371.
24. Mueller R.S. Topical dermatological therapy. In: Maddison JE, Page SW, Church DB, eds. Small Animal Pharmacology. Philadelphia, W.B. Saunders, 2008; 546 – 556.
25. Mueller R.S. Treatment protocols for demodicosis: an evidence‐based review. Veterinary Dermatology, 2004; 15: 75 – 89.
26. Mueller R. S., Bensignor E., Ferrer L., Holm B., Lemarie S., Paradis M. and Shipstone M.A. Treatment of demodicosis in dogs: 2011 clinical practice guidelines. Veterinary Dermatology. 2012; 23: 86–96.
27. Nardoni S., Mancianti F., Corazza M. et al. Occurrence of Malassezia species in healthy and dermatologically diseased dogs. Mycopathologia, 2004; 157: 383–388.
28. Nardoni S., Mugnaini L., Pistelli L. et al. Clinical and mycological evaluation of an herbal antifungal formulation in canine Malassezia dermatitis. J Mycol Med. 2014; 24: 234–240.
29. Negre A., Bensignor E., Guillot J. Evidence‐based veterinary dermatology: a systematic review of interventions for Malassezia dermatitis in dogs. Veterinary Dermatology, 2009; 20: 1–12.
30. Paterson T.E., Halliwell R.E., Fields P.J. et al. Treatment of canine‐generalized demodicosis: a blind, randomized clinical trial comparing the efficacy of Advocate® (Bayer Animal Health) with ivermectin. Veterinary Dermatology, 2009; 20: 447–455.
31. Pinchbeck L.R., Hillier A., Kowalski J.J., Kwochka K.W. Comparison of pulse administration versus once daily administration of itraconazole for the treatment of Malassezia pachydermatis dermatitis and otitis in dogs. Journal of the American Veterinary Medical Association, 2002; 12: 1807–1812.
32. Scott D.W., Miller W.H., Griffin C.E. Malassezia dermatitis. Muller and Kirk's Small Animal Dermatology, 6th edn. Philadelphia, PA: WB Saunders, 2001: 363–374.
33. Sjöström Y., Mellor P., Bergvall K. A novel non‐azole topical treatment reduces Malassezia numbers and associated dermatitis: a short term prospective, randomized, blinded and placebo‐controlled trial in naturally infected dogs. Veterinary Dermatology, 2018; 29 (1): 14-17
34. Zewe C.M., Altet L., Lam A. T. H., Ferrer L. Afoxolaner and fluralaner treatment do not impact on cutaneous Demodex populations of healthy dogs. Veterinary Dermatology, 2017; 28: 468–477.

Назад в раздел

















