Центральный несахарный диабет травматического происхождения / Cranial diabetes insipidus traumatic origin
Еще фото
Автор (ы): К.С. Парыгина, ветеринарный врач / K. Parygina, DVM
Организация(и): Ветеринарная клиника неврологии, травматологии и интенсивной терапии доктора Сотникова / Veterinary Clinic of Neurology, Traumatology and Intensive Therapy of Doctor Sotnikov
Журнал: №2 - 2015
УДК 616.631.11:616.001
Ключевые слова: артериальное давление, несахарный диабет, полидипсия, полиурия, сердечный выброс
Key words: arterial pressure, cranial diabetes insipidus, polydipsia, polyuria, cardiac output
Сокращения:
АД – Артериальное давление
ВнеКЖ – Внеклеточная жидкость
НД – Несахарный диабет
ОЦК – Объем циркулирующей крови
ПУ – Полиурия
ТЧМТ – Тяжелая черепно-мозговая травма
ЧМН – Черепно-мозговые нервы
SIADH – Синдром недостаточной секреции антидиуретического гормона (Syndrome of innappropriate antidiuretic hormone secretion)
АДГ – Антидиуретический гормон
ВнуКЖ – Внутриклеточная жидкость
ННД – Нефрогенный несахарный диабет
ПД – Полидипсия
СВ – Сердечный выброс
ХСО – Хиазмально-селлярная область
ЦНС – Центральная нервная система
ОИТ – Отделение интенсивной терапии
Аннотация
Центральная форма несахарного диабета, являющаяся вторичной при травме ЦНС, опухолях, операциях, сопровождается потерей воды в результате нарушения гипоталамо-гипофизарного механизма освобождения АДГ.
Summary
The central form of diabetes insipidus, which is secondary to CNS trauma, tumors, operations, accompanied by the loss of water as a result of violations of the hypothalamic – pituitary ADH release mechanism.
Центральный несахарный диабет (CDI – cranial diabetes insipidus) – это синдром, возникающий вследствие снижения уровня антидиуретического гормона в плазме [1, 2]. Появление этого синдрома коррелирует с неблагоприятным общим исходом и смертью мозга у пациентов с черепно-мозговой травмой (Bacic A., Gluncic I., Gluncic V., 1999). Его возникновение указывает на то, что в патологический процесс вовлечены глубокие структуры мозга – гипоталамус, ножки гипофиза или нейрогипофиз [2]. Если патология не будет диагностирована вовремя, возможно развитие необратимых поражений мозга.
Для развития клинических проявлений центрального несахарного диабета необходима утрата 85% клеток, секретирующих АДГ-вазопрессин. АДГ секретируется в су-праоптическом ядре гипоталамуса и транспортируется вдоль аксонов супраоптическо-гипофизарного тракта в заднюю долю гипофиза (нейрогипофиз), где выделяется в системный кровоток (Verbalis JG, 1985).
Все эффекты АДГ развиваются в результате его связывания со специфическими рецепторами, находящимися в клетках-мишенях (Thibonnier M.,1992). АДГ повышает проницаемость дистальных почечных канальцев (связывается с V2-рецептором), приводящих к усилению реабсорбции свободной воды, в результате чего моча становится более концентрированной. АДГ является вазоконстриктором (связывается с рецептором). Ведущий физиологический стимул для выделения АДГ в кровоток – это повышение осмолярности плазмы, менее значимый – уменьшение ОЦК [1]. В физиологических условиях главным фактором, регулирующим секрецию вазопрессина, является осмолярность плазмы. Осморецепторы гипоталамуса чувствительны к колебаниям осмолярности – сдвиг всего на 1% приводит к заметным изменениям секреции вазопрессина. При снижении осмолярности плазмы ниже порогового уровня (около 280 мосм/кг) секреция гормона тормозится, что приводит к выделению большого объема максимально разведенной мочи. Когда осмолярность достигает приблизительно 315 мосм/кг, концентрация АДГ становится достаточной для обеспечения максимального антидиуретического эффекта [7].
Физиологические эффекты вазопрессина
АДГ на уровне почки повышает реабсорбцию воды в дистальных канальцах и собирательных трубочках. Данный эффект вазопрессина осуществляется посредством его связывания со специфическими G-протеин-ассоциированными рецепторами на базолатеральной мембране интерстициальной поверхности клеток канальцев почки и повышения активности аденилатциклазы с последующим синтезом циклического аденозинмонофосфата (цАМФ).
Известно три типа рецепторов к вазопрессину – V1, V2, V3. Водный баланс регулируется вазопрессином через рецепторы V2. Основное место экспрессии V1-рецепторов – гладкая мускулатура сосудов и гепатоциты, где их активация ведет к вазоконстрикции и гликогенолизу. В физиологических концентрациях АДГ не влияет на АД, а вазопрессорный эффект проявляется при выбросе больших количеств гормона на фоне резкого падения АД (при кровопотере, шоке) [7].
Причины
Центральный несахарный диабет развивается при патологии гена вазопрессина, в случае хирургического повреждения нейронов вазопрессина, при врожденных анатомических дефектах гипоталамуса или гипофиза, инфильтративных, аутоиммунных и инфекционных заболеваниях, при опухолях повреждающих нейроны вазопрессина или волокна трактов, при повышенном метаболизме вазопрессина [7]. Мы остановимся подробно на факторах риска развития НД, связанных с повреждением головного мозга.
Факторы риска развития НД [1, 7]:
1. Коматозное состояние по шкале Глазго<9;
2. Переломы основания черепа, с вовлечением ЧМН;
3. Наличие крови в хиазмальной цистерне;
4. Краниофациальная травма;
5. Кровоизлияние в желудочковую систему мозга;
6. Энцефалит и менингит;
7. Прием этанола, фенитоина;
8. Смерть мозга (прекращается продукция гипоталамусом АДГ);
9. Опухоли, воздействующие на гипоталамус;
10. Удаление опухолей ХСО: аденом гипофиза и краниофарингиом;
11. Острая сердечно-сосудистая недостаточность, сопутствующая травма грудной клетки.
Главными клиническими признаками нейрогенного несахарного диабета являются обильное мочеиспускание и повышенная жажда, из лабораторных признаков – гипернатриемия.
Гипернатриемия – это тяжелый патофизиологический синдром, сопровождающийся клеточной дегидратацией и выраженными неспецифическими нарушениями функции ЦНС. Потери воды превышают потери натрия (натрий плазмы более 150 ммоль/л). Это происходит потому, что в отсутствие АДГ число водных каналов в апикальной мембране почек (влияющих на проницаемость клеток дистальных канальцев и собирательных трубочек) невелико, и эпителий практически не проницаем для воды, поэтому из организма выводится большое количество гипотонической мочи. А так как при повышении концентрации натрия в плазме крови происходит повышение ее осмолярности, внутриклеточная жидкость начинает переходить в сосудистое русло, формируется клеточный эксикоз (внутриклеточная дегидратация) [5, 7].
Симптомы центрального несахарного диабета обычно возникают на 2-7 день после травмы, операции, тяжелого стресса и гипоксии [1, 7].
Общими клиническими симптомами ЦНД являются жажда, полиурия, тошнота, рвота, анорексия, угнетение/слабость, летаргия, атаксия, возбуждение, притупление болевой чувствительности, сниженное АД, тахикардия (вследствие низкого СВ), судороги, ступор, кома.
Осмолярность мочи снижена. Отсутствует способность организма выделять концентрированную мочу, даже при выраженной дегидратации организма. Повышение осмотического давления ВнеКЖ приводит к клеточной дегидратации (потере ВнуКЖ) [5]. Симптомы наиболее ярко выражены при расстройствах ЦНС и обычно проявляются нарушением сознания [5].
Неврологические признаки могут не проявляться до тех пор, пока уровень натрия не превышает 170 ммоль/л, при этом развитие неврологических признаков зависит от скорости изменения уровня натрия из-за способности головного мозга продуцировать идиогенные осмоли. Неспецифические неврологические симптомы усугубляются пропорционально выраженности гиперосмолярности. При осмолярности плазмы, превышающей 350 мосм/л Н2О, часто отмечаются глубокая кома и судороги [4].
Усиленный диурез почти всегда соответствует большим потерям воды, обусловленным наличием несахарного диабета [4, 5].
Аксоны вазопрессина, спускающиеся из гипоталамуса в нейрогипофиз, оканчиваются на разных уровнях ножки гипофиза и железы. Поскольку хирургический разрыв этих аксонов может привести к ретроградной дегенерации гипоталамических нейронов, повреждения ближе к гипоталамусу повредят большее количество нейронов, что приведет к более выраженной потере гормональной секреции. Нередко наблюдается трехфазный ответ. После операции наблюдается начальная фаза транзиторного несахарного диабета, продолжающаяся от до 2 дней и являющаяся результатом отека области мозга, связанной с нормальной секрецией вазопрессина. Если наблюдается значительная деструкция вазопрес-синовых клеток, развивается вторая фаза, продолжающаяся до 10 дней и характеризующаяся нерегулируемым освобождением вазопрессина умирающими нейронами. Третья фаза стойкого несахарного диабета развивается в случае, когда разрешено более 90% вазопрессиновых клеток [7].
Три варианта течения НД, вызванного травмой (Brody MJ, 1980, Verbalis JG,1985):
1. Транзиторный – клинические проявления регрессируют в течение 12-48 ч после развития (вызван отеком гипоталамо-гипофизарных структур, нарушением венозного оттока по венам стебля гипофиза), характеризуется умеренно выраженной полиурией и полидипсией, без дегидратации и гипернатриемии.
2. Перманентный – клинические проявления выявляются в течение нескольких месяцев или остаются постоянными. Выраженное интраоперационное повреждение или серьезная травма способны приводить к развитию перманентного НД.
3. Трехфазный несахарный диабет:
• 1 фаза – повреждение диэнцефальных структур – снижение продукции АДГ в течение 1-4 суток ( ПД/ПУ); далее следует
• 2 фаза – гибель клеток гипоталамуса – спонтанное высвобождение АДГ в последующие 4-5 суток – транзиторный регресс проявлений НД или даже SIADH-подобная картина (опасно введение синтетических аналогов вазопрессина, приводящих к выраженной гипергидратации, гемодилюции);
• 3 фаза значительное снижение или отсутствие продукции АДГ – перманентный НД (фаза полиурии).
Во время второй фазы важно не вызвать у пациента гипергидратации, что на фоне неадекватной секреции АДГ приводит к развитию гипонатриемии. У пациентов, перенесших нейрохирургическое вмешательство, независимо от характера течения ЦНД после операции (при условии адекватной инфузионной терапии, введении препаратов десмопрессина), при уровне натрия в сыворотке >|=145ммоль/л, чаще всего наступает спонтанное исчезновение симптомов НД (как правило через несколько месяцев после операции). Если у пациентов в послеоперационный период натрий в плазме ниже 145 ммоль/л, высока вероятность развития перманентного НД.
Диагностика
Анамнез:
1. Имели ли место ранее патологические полиурия и полидипсия?
2. Имелись ли психологические причины для полиурии или полидипсии?
3. Каков был объем выпиваемой и выделяемой жидкости в сутки до травмы?
4. Имелись ли в анамнезе или при клиническом осмотре данные, указывающие на дефицит или избыточную секрецию других гормонов, травма головного мозга или на наличие внутричерепной опухоли?
Диагностические критерии: • Полиурия более Змл/кг/ч;
• гипернатриемия более 165 ммоль/л;
• признаки гиповолемии;
• низкий удельный вес мочи (менее 1007), при отсутствии азотемии, низкое содержание натрия в моче.
Следует отметить, что НД не проявляется гипернатриемией в условиях первичной надпочечниковой недостаточности, для этого необходима минералокортикоидная активность [1, 7]:
• осмоляльность сыворотки 290-310 мосм/кг (у собак и кошек);
• осмоляльность мочи 500-2400 мосм/кг у собак, 1200-3200 мосм/кг у кошек [6]. Чаще всего используется удельный вес мочи, отражающий осмоляльность мочи [6]. Не существует единственного подтверждающего ЦНД анализа для собак и кошек [8].
Этапы подтверждения ЦНД:
1. Исключение наиболее частых причин ПУ/ПД в анамнезе (Табл. 1).
Гипостенурия говорит о том, что почечная функция способна на разбавление гломерулярного фильтрата и почечная недостаточность отсутствует; однако некоторые собаки с почечной недостаточностью слабо выделяют гипостенурическую мочу. Обязательно следует получить бактериологическую культуру мочи как часть диагностического исследования ПУ/ПД, независимо от предполагаемой причины [6, 8]. Развитие гипостенурической полиурии требует дифференциальной диагностики [6]:
• нефрогенный НД (резистентность к ADH) или потеря медулярного тонуса;
• психогенная полидипсия;
• центральный несахарный диабет;
• гиперадренокортицизм у собак;
• гипертиреоидизм у кошек;
• заболевания печени;
• гиперкальциемия.
2. Тест с водной депривацией / проба с десмопрессином [8], только у стабильных пациентов. Тест водной депривации используют для окончательной оценки пациента с ПУ/ПД. Его единственное назначение – различить ЦНД, первичный нефрогенный несахарный диабет (ННД) и психогенную полидипсию.
Уточнению генеза заболевания могут помочь исследования водных секторов, ОЦК, мониторинг показателей гемодинамики, в частности определение давления наполнения левого желудочка и СВ. Высокая концентрация натрия в моче не характерна для сниженного объема экстрацеллюлярной жидкости (если не применяли диуретики и отсутствует почечная недостаточность) [5].
Можно выполнить МРТ или КТ визуализацию для идентификации врожденных или приобретенных структурных повреждений гипоталамуса или гипофиза [8].
Лечение
У пациентов находящихся в коматозном состоянии:
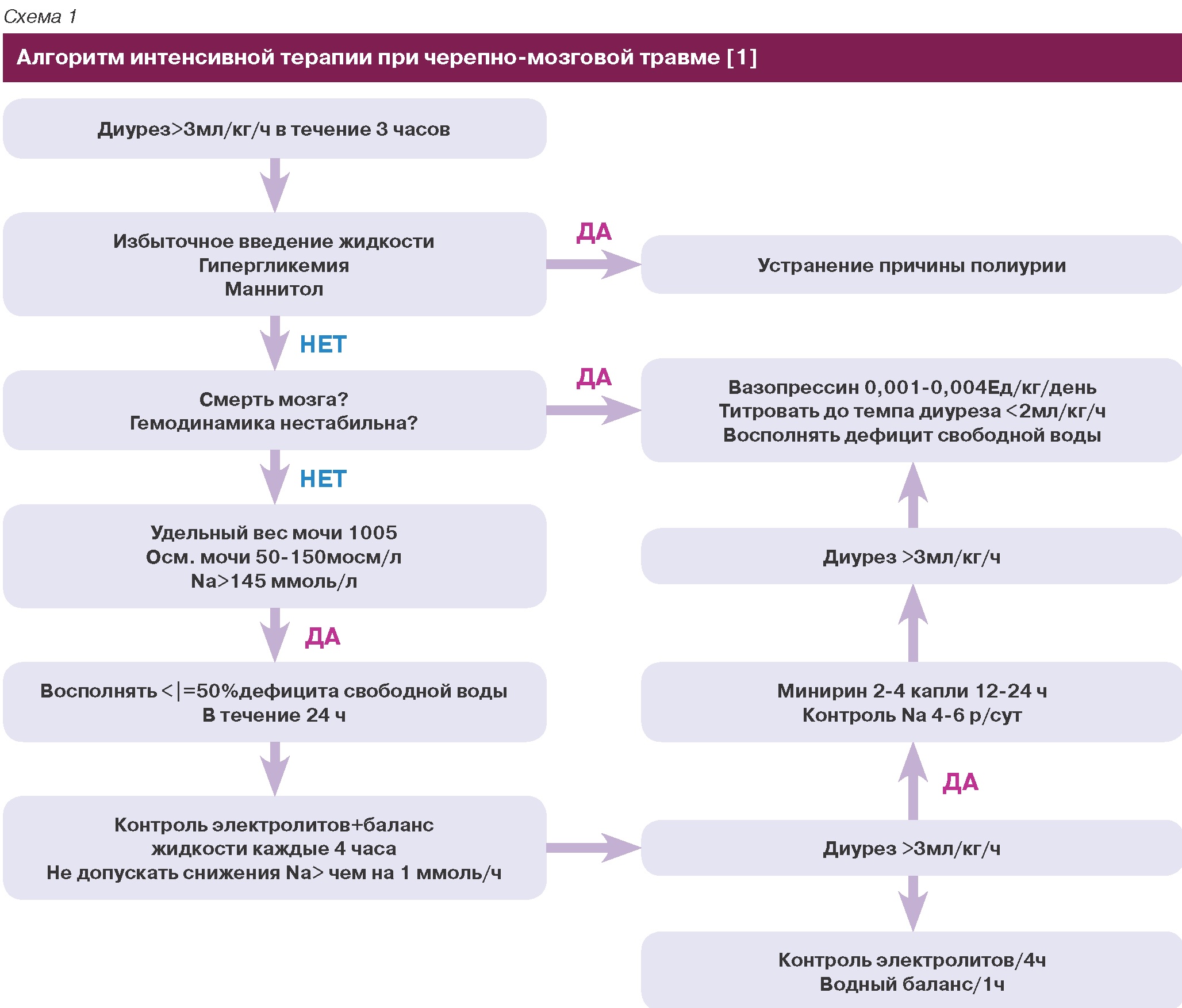
1. контроль почасового диуреза и возмещение потерь жидкости 0,9% натрия хлоридом [1, 2, 4, 6, 8].
Для выяснения количества недостающего объема жидкости, используют формулу: Общее содержание воды в организме = 0,6*кг
Общий натрий организма = Na X общую воду организма
Дефицит свободной воды = (0,6 X кг) X (текущий уровень Na /Na актуальный) – 1.
Восполнение дефицита жидкости должно производиться медленно во избежание развития отека легких и отека мозга. Половина дефицита жидкости восполняется за 24 часа, оставшаяся половина – за следующие 48 часов [1].
2. если темп диуреза превышает 3 мл/кг/ч, вводят десмопрессин 2-4 капли (2мкг) каждые 12-24 ч интраназально или в глаза [1, 2, 8].
3. мониторинг и коррекция электролитов плазмы [2, 5]. Десмопрессин (назальный спрей) возможно использовать:
• во время операции;
• в раннем послеоперационном периоде [4].
Доза минирина подбирается индивидуально каждому пациенту. Лечение начинается с малых доз препарата с последующим увеличением дозы при наличии жажды, показателей диуреза и удельного веса мочи. При восстановлении сознания у пациента и сохранности чувства жажды основной объем жидкости вводится перорально, доза препаратов вазопрессина подбирается специалистом эндокринологом (Табл. 2).
Осмоляльность сыворотки = 2 (Na + K) + мочевина/2,8 + глюкоза/18
Например, при концентрации натрия 170 ммоль/л, калия 4,0 ммоль/л, глюкозы и азота мочевины сыворотки крови 120мг/дл (6,66 ммоль/л) и 28 мг/дл (10,0 ммоль/л) соответственно осмоляльность плазмы составит:
Росм=[2х(170+4,0)]+[120:18]+[28:2,8]=348+6,66+10=364.66 Осм/л.
Либо приблизительно удвоенная осмотическая концентрация натрия - 2x170 мОсм/л=340 мОсм/л.
При гипертонической дегидратации основной вклад в гиперосмоляльность вносит натрий, поэтому расчет осмоляльности не нужен в случае животных с выраженной гипернатриемией при неотложной помощи.
Литература
1. НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН. Отделение реанимации и интенсивной терапии. Рекомендации по интенсивной терапии у пациентов с нейрохирургической патологией, - пособие для врачей. Под редакцией И.А. Савина, М.С. Фокина, А.Ю. Лубнина, 2014.
2. Деревщиков С.А. Вестник ОАР Горно-Алтайской республиканской больницы № 8.5, Пособие дежуранта, г. Горно-Алтайск, 2007.
5. Brody MJ, 1980, Verbalis JG, 1985.
4. Д.К. Макинтайр, К.Дж. Дробац, С.С. Хаскингз, У.Д.Саксон, Скорая помощь и интенсивная терапия мелких домашних животных / Пер.с англ. - М.: Аквариум-Принт, 2008.
5. В.Д. Малышева, С.В. Свиридова. Интенсивная терапия. - М.: Медицинское информационное агентство, 2009.
6. Майкл Д. Уиллард, Гарольд Тверден, Грант Г. Торнвальд. Лабораторная диагностика в клинике мелких домашних животных, М.: Аквариум, 2004.
7. Мельничко Г.А., Петеркова В.А., Фофанова О.В. Диагностика и лечение несахарного диабета / под ред. Дедова И.И.
8. Н. Бексфилд. Эндокринология, - 2015.


Назад в раздел


















