Клинический случай злокачественной обструкции трахеи у кошки долгосрочные результаты
Еще фото
Автор (ы): А.Н. Лапшин, заведующий отделением хирургии и эндоскопии, А.Г. Булатова, врач-анестезиолог, И.А. Кондратова, заведующий отделением интенсивной терапии и реанимации, врач-анестезиолог / A. Lapshin, Head of Surgery and Endoscopy Department, A. Bulatova, DVM, I. Kondratova, Head of Intensive Therapy and Reanimation
Организация(и): Центр ветеринарной малоинвазивной хирургии и диагностики «Комондор» / Center of Veterinary Minimal Invasive Surgery and Diagnostics «Komondor»
Журнал: №2 - 2015
УДК 619:616.22-089
Продолжение клинического случая (VetPharma, №6-2014)
Ключевые слова: рецидив, повторное стентирование трахеи, плоскоклеточный рак трахеи
Key words: relapse, second stent, placement, scc
Аннотация
Злокачественная обструкция трахеи – редкая клиническая ситуация в ветеринарной медицине. Ещё более редко удаётся проследить безрецидивный период при отсутствии специфической терапии (химиотерапия, облучение) исключительно с паллиативной терапией.
Summary
Malignant tracheal obstruction is rare clinical condition. There is poor scientific base of none-relapse period without special treatment.
Клинический случай
Спустя 144 дня после лазерной абляции первичного новообразования трахеи и установки полузакрытого стента животное было доставлено в клинику на обследование повторно.
Из данных анамнеза: владельцы отмечают ухудшение дыхательной функции, а именно – возобновление шумного и затруднённого дыхания.
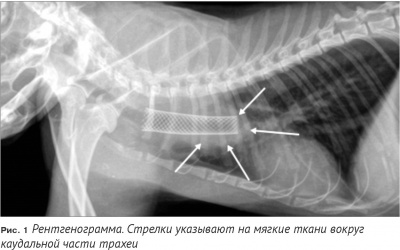
При рентгенографии грудной клетки выявлено повышение рентгеноплотности тканей вокруг каудальной части стента (Рис. 1). Была выполнена повторная трахеоскопия.
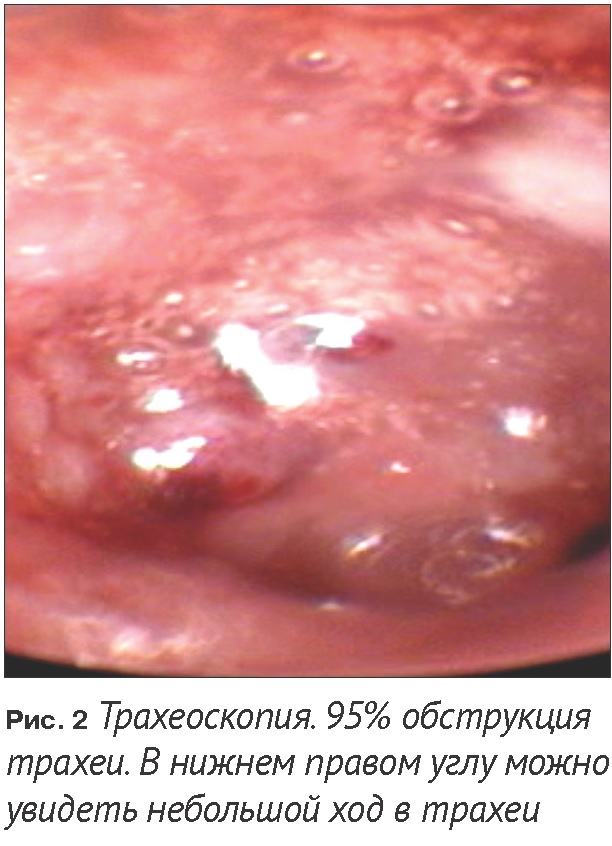
В каудальной части стента непосредственно перед бифуркацией трахеи определяется обструкция просвета неопластической тканью на 95% (Рис. 2). Была так же попытка подойти к ткани с помощью гольмиевого лазера и выполнить повторную абляцию, но в момент подхода к области бифуркации у животного начиналась брадикардия, слабо поддающаяся медикаментозной коррекции.
Процедуру было решено прервать. К протоколу анестезиологического обеспечения была добавлена искусственная вентиляция с положительным давлением конца выдоха, что наряду с реанимационными мероприятиями позволило стабилизировать сердечную деятельность.
Сложившаяся малоперспективная клиническая ситуация была пояснена владельцу животного. И в качестве процедуры «отчаяния» было рекомендовано проведение стентирования трахеи по месту обструкции и далее в бронхиальное древо. Было получено информированное согласие на проведение данной процедуры.
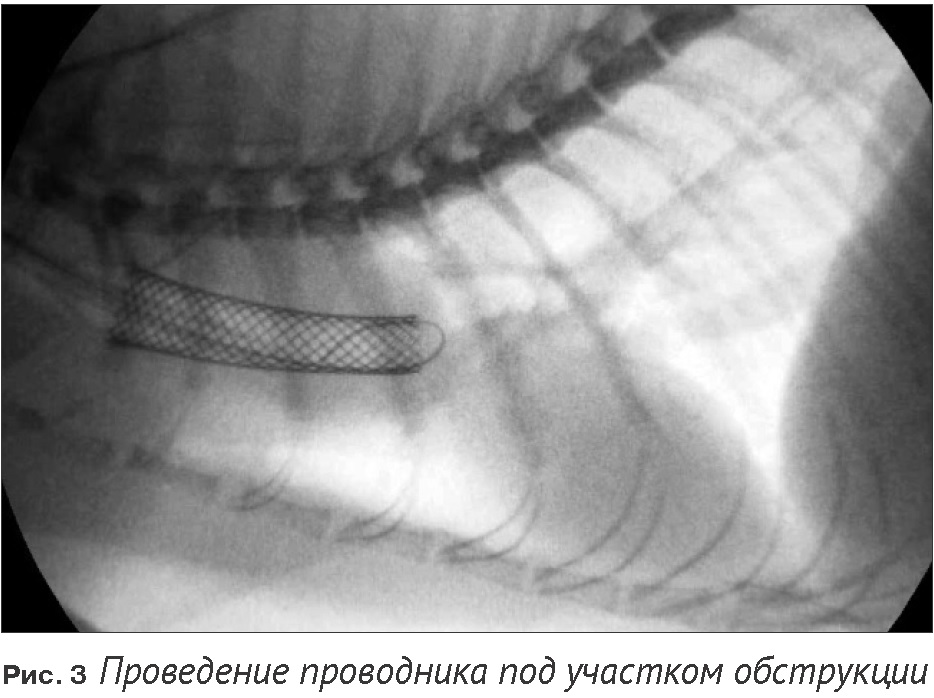
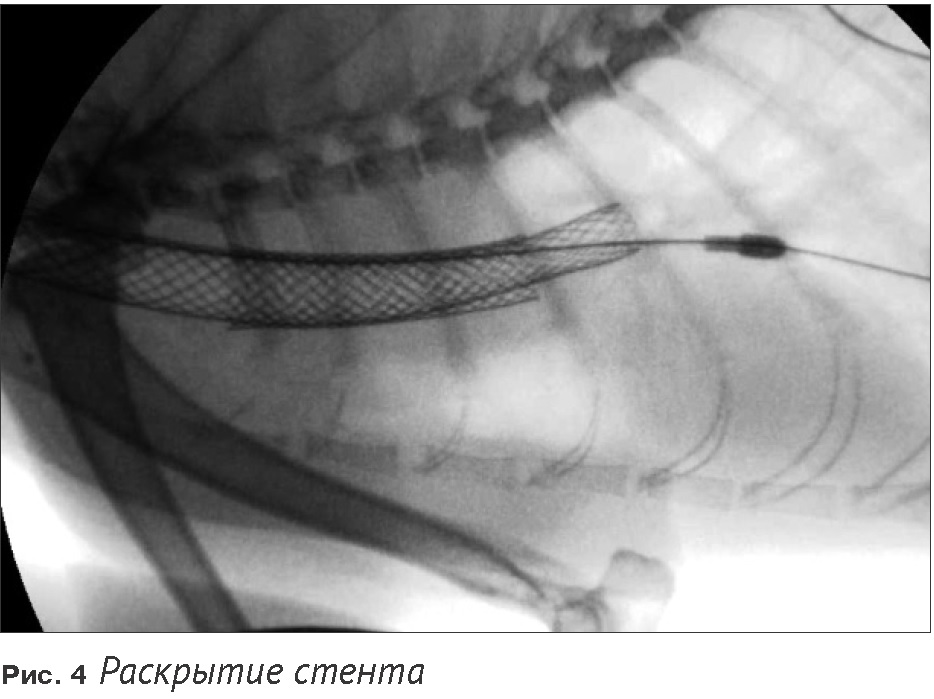
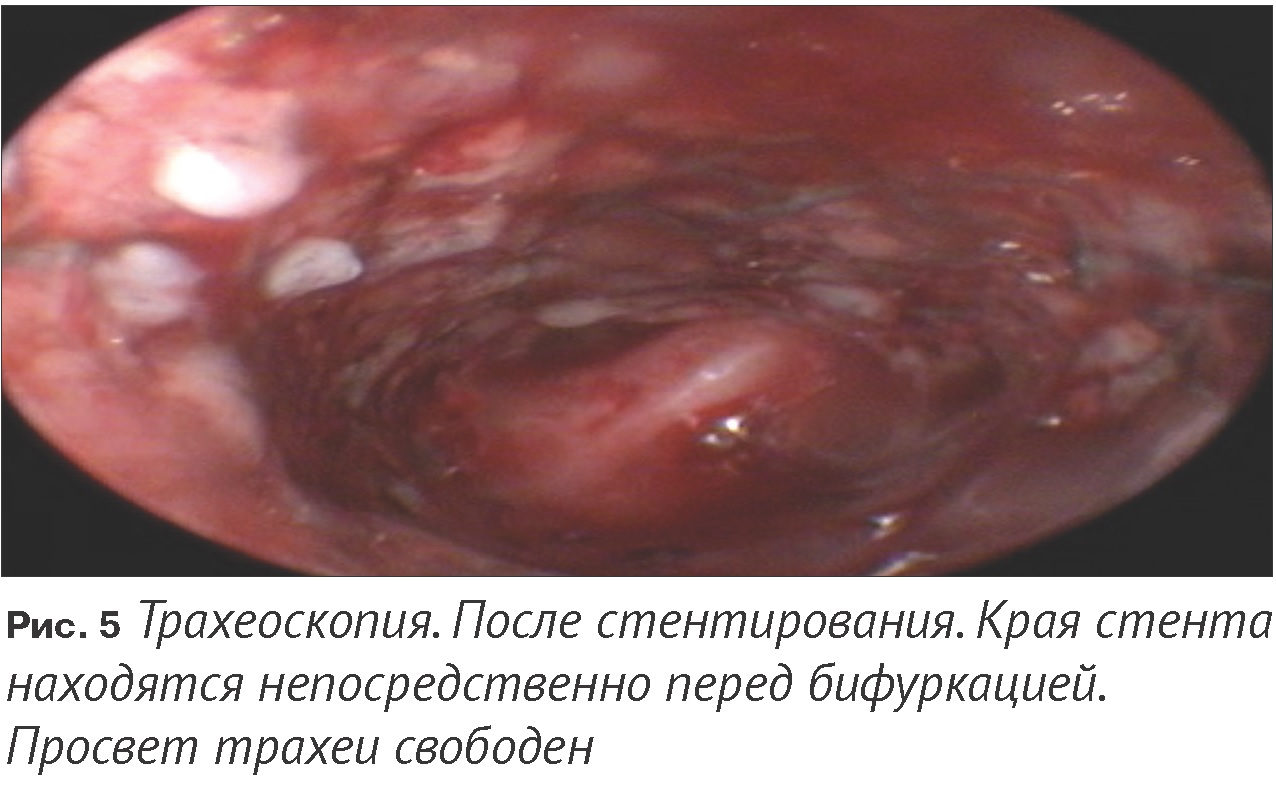
Под рентгеноскопическим контролем по трахее в один из бронхов был введён гидрофильный проводник. Для прохождения участка обструкции был выполнен манёвр с загибанием проводника в обратную сторону, чтобы, сформировав петлю, пройти под участком обструкции, не сформировав новый канал (Рис. 3). После успешного проведения проводника, по нему в полость одного из магистральных бронхов был введён стент в устройстве доставки (с учётом преимущественно боковой проекции рентгеноскопии, дифференцировать, в какой из бронхов введен стент, не представлялось возможным). Было произведено раскрытие стента, и после определения удачного позиционирования стент был полностью снят с системы доставки (Рис. 4). При раскрытии стента по месту обструкции было выявлено оттеснение ткани новообразования. После установки стента выполнена контрольная трахеоскопия, подтвердившая, что ткань новообразования полностью отведена и просвет трахеи свободен. При этом, положение стента, ошибочно принятое нами за бронхиальное, было трахеальным непосредственно перед бифуркацией (Рис. 5).
Через 5 часов после установки стента животное полностью пришло в сознание. При оценке дыхательной функции уже не было затруднённого и шумного дыхания. Через 12 часов после процедуры животное в удовлетворительном состоянии выписано домой.
Через 36 часов после выписки в клинику поступил звонок от владельцев животного. Владельцы сообщили о гибели животного 10 минутами ранее c симптомами острого респираторного дистресс-синдрома.
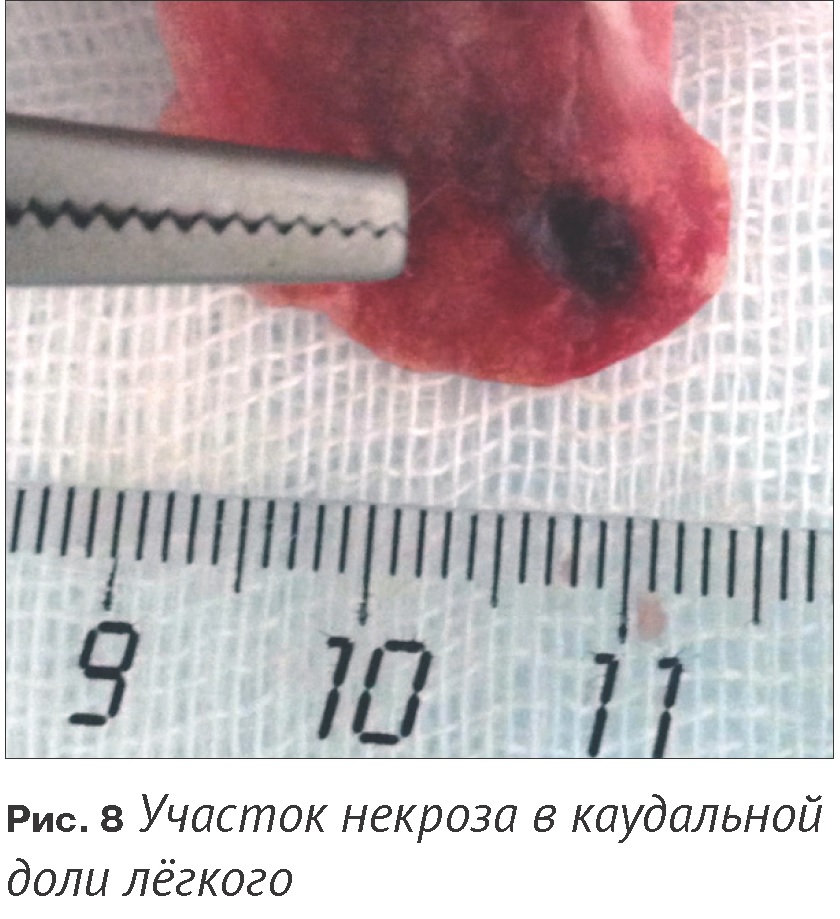
Животное было доставлено для посмертного исследования. По рентгенограмме грудной клетки отчётливо определялся напряжённый пневмоторакс (Рис. 6). Лёгочно-бронхиальный комплекс был изолирован и проведён тест на герметичность (Рис. 7). В каудальной правой доли лёгкого был обнаружен участок некроза и перфорационное отверстие (Рис. 8).
Весь комплекс был отправлен для морфологического анализа.
Заключение лаборатории
Опухоль трахеи состоит из множественных групп инвазивного эпителия с центральным ороговением. Клетки полиморфные, с крупным ядром и укрупненными ядрышками. Клетки окружены фиброзной тканью. Стекло с нормальной трахеей с поражением слизистой и пролиферацией желез подслизистой с лимфоцитарными узлами. В легких отсутствует слизистая бронхов, просвет заполнен некрозом и воспалительными клетками. Перибронхиальные железы гиперплазированные. Альвеолы, прилегающие к бронху, спавшиеся, с кровоизлияниями и участками слизи.
Диагноз: плоскоклеточная карцинома, хронический лимфоцитарный бронхит. Тяжелый, локализованный, хронический обструктивный бронхит.
Выводы
На основании полученных из лаборатории данных нами было сделано предположение о причине развития напряженного пневмоторакса. При проведении повторного стентирования трахеи гидрофильный проводник был введён нами слишком каудально, что, ввиду наличия терминального заболевания легких и бронхов, привело к перфорации бронхиального древа и ткани лёгкого. Единственной загадкой данного клинического случая является столь позднее развитие напряжённого пневмоторакса (спустя 48 часов с момента процедуры).
При дальнейшем анализе сложившейся ситуации нами также негативно был оценен фактор ранней выписки пациента, т.к. в условиях клиники напряжённый пневмоторакс является в нашей внутренней статистике в 90% случаев абсолютно курабельным состоянием.




Назад в раздел


















