КЛАССИФИКАЦИЯ ОБМОРОКОВ. РЕФЛЕКТОРНЫЙ ОБМОРОК. СЕРДЕЧНО-СОСУДИСТЫЕ РЕФЛЕКСЫ И ГЕМОДИНАМИКА АРИТМИЙ
Автор (ы): Назарова Мария Владимировна
Организация(и): Директор по лечебной работе, заведующий отделением кардиологии, «Vetcity clinic», г. Москва
Классификация обмороков.
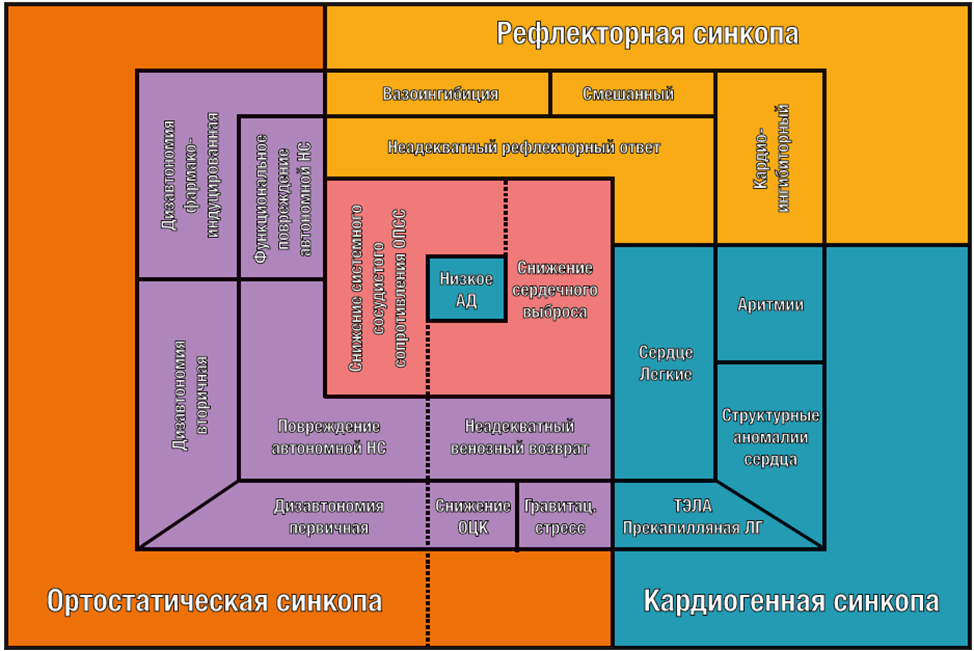
Типы обмороков (синкоп):
1. Рефлекторные обмороки
2. Ортостатические обмороки
3. Кардиогенные обмороки
Рефлекторная (вазо-вагальная) синкопа – представляет собой неадекватный сердечно-сосудистый рефлекс, возникающий в ответ на триггер.
Эта группа синкоп классифицируется в зависимости от преобладающего фактора (модифицированная классификация VASIS):
· Тип 1 – Смешанная (ЧСС снижается во время синкопальной фазы, падение давления предшествует падению ЧСС)
· Тип 2 А – кардиоингибиция без асистолии (давление снижается до того, как произойдет снижения ЧСС, асистолии не отмечается)
· Тип 2 В – кардиоингибиция с асистолией (падение ЧСС совпадает или предшествует падению давления, асистолия 3 и более секунд)
· Тип 3 - вазоингибиторная (ЧСС не снижается более, чем на 10% от своих пиковых значений)
Триггером для провокации рефлекторного обморока могут стать: боль, эмоции, ортостатический стресс; синкопе могут предшествовать бледность и тошнота.
В отдельный тип выделяют так называемый «акцентированный антагонизм» - он может встречаться в некоторых условиях вазовагальной синкопы, когда предшествующая выраженная симпатическая стимуляция перерастает в стимуляцию вагуса. В подобных случаях ответ вагуса — чрезмерен.
Сердечно-сосудистые рефлексы.
Классификация рефлексов сердца:
1. собственные, вызываемые раздражением рецепторов сердечно-сосудистой системы;
2. сопряженные, обусловленные активностью любых других рефлексогенных зон;
3. неспецифические, которые воспроизводятся в ответ на неспецифические влияния.
Наибольшее физиологическое значение имеют собственные рефлексы сердечно-сосудистой системы, которые возникают при раздражении барорецепторов магистральных артерий в результате изменения системного давления. Так, при повышении давления в аорте и каротидном синусе, происходит рефлекторное урежение частоты сердечных сокращений.
Особую группу собственных кардиальных рефлексов составляют те, которые возникают в ответ на раздражение артериальных хеморецепторов изменением напряжения кислорода в крови. В условиях гипоксемии развивается рефлекторная тахикардия, а при дыхании чистым кислородом – брадикардия. Эти реакции отличаются исключительно высокой чувствительностью.
Собственные рефлексы сердца проявляются и в ответ на механическое раздражение сердечных камер, в стенках которых находится большое количество барорецепторов. Например, рефлекс Бейнбриджа, проявляющийся в виде тахикардии в ответ на быстрое внутривенное введение определенного объема физиологического раствора. Считается, что эта реакция сердца является рефлекторным ответом на раздражение барорецепторов полых вен и предсердия, поскольку она устраняется при денервации сердца. Отрицательные хронотропные и инотропные реакции сердца рефлекторной природы возникают в ответ на раздражение механорецепторов как правых, так и левых отделов сердца. Значение интракардиальных рефлексов состоит в том, что увеличение исходной длины волокон миокарда приводит к усилению сокращений не только растягиваемого отдела сердца (в соответствии с законом Франка–Старлинга), но и к усилению сокращений других отделов сердца, не подвергающихся растяжению.
Собственные кардиальные рефлексы составляют основу нейрогенной регуляции деятельности сердца, хотя реализация его насосной функции возможна без участия нервной системы.
Сопряженные кардиальные рефлексы представляют собой эффекты раздражения рефлексогенных зон, не принимающих прямого участия в регуляции кровообращения. К числу таких рефлексов относят следующие:
- висцерокардиальные рефлексы - возникают при раздражении рецепторов эпигастральной области. Например, рефлекс Гольца, который проявляется в форме брадикардии (до полной остановки сердца) в ответ на раздражение механорецепторов брюшины или органов брюшной полости. Возможность проявления такой реакции необходимо учитывать при проведении оперативных вмешательств на брюшной полости.
- сенсокардиальные рефлексы - возникают при раздражении рецепторов носовой полости, рецепторов глаз. Таким рефлексом является рефлекс Данини–Ашнера, который проявляется в виде брадикардии при надавливании на глазные яблоки;
- моторно-кардиальные рефлексы, возникающие при усилении мышечной нагрузки. Проявляются тахикардией и увеличением сердечного выброса.
Таким образом, сопряженные рефлексы сердца, не являясь составной частью общей схемы нейрогенной регуляции, могут оказывать влияние на его деятельность.
Рефлекс Бецольда – Яриша
Рефлекторное расширение артериол большого круга кровообращения в ответ на раздражение механо- и хеморецепторов, локализованных в желудочках и предсердиях. В результате возникает системная артериальная гипотония, которая сопровождается брадикардией и временной остановкой дыхания (апноэ) с последующим гиперпноэ. Рефлекс запускается уменьшением венозного возврата к сердцу, в его реализации участвуют афферентные и эфферентные волокна блуждающего нерва (n.vagus). Этот рефлекс направлен на разгрузку левого желудочка. Клиническое значение рефлекса заключается в том, что вышеописанная триада может развиваться при местном обезболивании, кровотечении, сдавлении нижней полой вены.
Впервые данный рефлекс был описан в 1867г. немецким физиологом Альбертом фон Бецольдом и немецким терапевтом и профпатологом Людвигом Гиртом при введении в кровяное русло лабораторных животных алкалоида вератрина. Позднее австрийский фармаколог Адольф Яриш мл. в своих работах 1937-1940 гг. показал, что в рефлекторную дугу этого рефлекса входят хеморецепторы сердца, расположенные в области водителя ритма, волокна блуждающего нерва (n.vagus) и ядро одиночного пути (nucl. tr. solitarii).
Гемодинамические последствия аритмий
Аритмии способны приводить к появлению клинических признаков и стать причиной гибели пациента.
Гемодинамические эффекты у разных пациентов варьируют, что обусловлено взаимодействием многочисленных факторов (возраст, сопутствующие кардиологические или системные заболевания, влияние автономной нервной системы и т.д.). Медикаменты, которые изменяют функцию миокарда, усиливают или подавляют парасимпатическую или симпатическую систему или используются для анестезии, способны оказывать влияние на гемодинамический ответ. Функция миокарда – самая важная составляющая толерантности к аритмии.
Специфические характеристики аритмий, обычно влияющие на системное давление и кровообращение, это: частота и длительность тахикардии, интервал сцепления, частота и длительность брадикардии, внезапность изменения частоты сердечных сокращений, последовательность активации желудочков и временные взаимоотношения между активацией предсердий и желудочков.
Перфузия тканей – наиважнейшая функция сердечно-сосудистой системы.
Увеличение частоты сердечных сокращений будет снижать время диастолического наполнения, которое потенциально способно понижать ударный объём по причине сниженной преднагрузки и сниженного растяжения миокарда. Эффект варьирует наряду со скоростью и степенью изменений частоты сердечных сокращений. Важно отметить, что для противодействия снижению ударного объёма сердца, сократимость сердца повышается вместе с увеличением частоты сердечных сокращений – феномен, известный как эффект Боудича (был впервые описан Генри Боудичем в 1871). Одним из объяснений этого феномена является то, что при повышенной частоте сердечных сокращений, Na+/K+-АТФ-аза не в состоянии справляться с входящим током натрия. Повышенный внутриклеточный натрий приводит к тому, что доступно больше натрия для обмена Ca2+ посредством Na+/Ca2+ обменника; этот механизм приводит к накоплению внутриклеточного кальция, который обладает положительным инотропным эффектом. Этот положительный инотропный эффект повышает ударный объём и давление. Такой реактивный ответ присутствует в здоровом сердце, в то время как сердце при патологии не способно к повышению сократимости при повышении частоты его сокращений. Более того, эффект Боудича обладает верхним пределом частоты, и на высокой частоте сердечных сокращений - возникает противоположный эффект. Этот верхний предел частоты меняется с возрастом, при приёме медикаментов и сопутствующих заболеваниях.
Аритмии, сопровождающиеся ЧСС, схожей с собственным синусовым ритмом, приводят к минимальным изменениям в давлении и перфузии.
При экстрасистолическом сокращении систолический объём сердца снижен, а рианодиновые рецепторы, отвечающие за высвобождение кальция, рефрактерны к активации. Таким образом, ранние экстрасистолы, как правило, обусловлены слабым сокращением сердца. Чем короче интервал сцепления, тем слабее сокращение. Тем не менее, после таких сокращений, как правило, происходит усиленное сокращение, возникающее посредством механизма, известного как пост-экстрасистолическая потенциация. Раняя пост-экстрасистолическая потенциация была частично описана механизмом Франка-Старлинга, так как пауза, следующая за преждевременным ударом, увеличивает время наполнения желудочка.
В процессе оценки тахикардии важно убедиться, являются ли гемодинамические последствия следствием чрезмерно высокой частоты или же высокая частота – это реактивный ответ на гипотензию. Более того, повышение частоты сердечных сокращений в ответ на гипотензию необходимо дифференцировать от первичной сердечной аритмии. Также, важно осознавать, что присутствие электрической деполяризации желудочков не обязательно приводит к эффективному сокращению желудочков.
Продолжительность аритмии играет главную роль в гемодинамических последствиях и сопутствующих признаках. Пароксизмальные и быстрые тахикардии способны привести к острому снижению сердечного выброса и давления и повлечь за собой слабость и синкопу. Хотя непрерывные тахикардии могут хорошо переноситься, они с течением времени приводят к структурным и функциональным изменениям сердца, доминирующим из которых является систолическая дисфункция желудочков. Термин тахикардиомиопатия, или индуцированная аритмией кардиомиопатия, используют для определения ремоделирования сердца, вторичного аритмиям. Главной характеристикой индуцированной аритмией кардиомиопатии является то, что она частично или полностью обратима, если аритмия взята под контроль.
Тахикардиомиопатия – это результат повышения потребности миокарда в кислороде, активации нейрогумональных систем, изменения метаболизма кальция, удлинения миоцитов и ремоделирования внеклеточного матрикса.
Замедление ЧСС ниже нормы обусловлено увеличением каждого систолического объёма сердца по причине удлинённого времени наполнения, но обычно этого недостаточно для компенсации снижения частоты сердечных сокращений и приводит к снижению сердечного выброса (ударного объёма крови в минуту). Снижение ЧСС также приводит к повышению среднего давления в полости правого предсердия и нарушению притока крови из полых вен к правому предсердию. Снижение сердечного выброса запускает компенсаторные системы (адренергическую систему, РААС) для поддержания системного кровоснабжения. С течением времени увеличение циркулирующего объёма крови в сочетании с повышением давления в предсердии способно привести к индуцированной брадикардией кардиомиопатии и сердечной недостаточности. Важно отметить, что внезапное замедление частоты сердечных сокращений, такое, как при дисфункции синусового узла, приводит к резким падениям давления.
В норме, взаимосвязь между систолой предсердий и желудочков является важной для оптимального наполнения желудочков. Вариации взаимосвязи между сокращением предсердий и желудочков, вторичные удлинению PQ интервала, атриовентрикулярной диссоциации или вентрикуло-атриальному проведению способны повлечь за собой снижение сердечного выброса, недостаточность клапанов и повышение давления в предсердиях. Когда сокращение предсердий не сопровождается сокращением желудочков (как в случае атриовентрикулярной блокадой второй или третьей степени), давление в желудочках повышается и способно превосходить давление в правом и левом предсердии, приводя к диастолической регургитации.
При атриовентрикулярной диссоциации и вентрикуло-атриальном проведении, сокращение предсердий и желудочков может происходить одномоментно. Сокращение предсердий при закрытых атриовентрикулярных клапанах влечёт за собой ретроградный поток в полые вены и лёгочные вены, и повышение внутрипредсердного давления.
1. Физиология кровообращения. Ч. II. Физиология сердца: учебно-методическое пособие к практическим занятиям по нормальной физиологии человека / Т. В. Абакумова, Д. Р. Долгова, Т. П. Генинг. – Ульяновск : УлГУ, 2012. – 36 с.
2. New classification of haemodynamics of vasovagal syncope: beyond the VASIS classification Analysis of the pre-syncopal phase of the tilt test without and with nitroglycerin challenge M. Brignole et al., Europace (2000) 2, 66–76
3. Heart rhythm characterisation during unexplained transient loss of consciousness in dogs M. Perego et al., The Veterinary Journal 263 (2020) 105523
4. Electrocardiography of the dog and cat. Diagnosis of arrhythmias. 2nd edition Roberto Santilli, N.Sydney Moise, Romain Pariaut, Manuela Perego, Edra S.p.A., 2018
5. 2018 ESC Guidelines for the diagnosis and management of syncope, European Heart Journal (2018)

Типы обмороков (синкоп):
1. Рефлекторные обмороки
2. Ортостатические обмороки
3. Кардиогенные обмороки
Рефлекторная (вазо-вагальная) синкопа – представляет собой неадекватный сердечно-сосудистый рефлекс, возникающий в ответ на триггер.
Эта группа синкоп классифицируется в зависимости от преобладающего фактора (модифицированная классификация VASIS):
· Тип 1 – Смешанная (ЧСС снижается во время синкопальной фазы, падение давления предшествует падению ЧСС)
· Тип 2 А – кардиоингибиция без асистолии (давление снижается до того, как произойдет снижения ЧСС, асистолии не отмечается)
· Тип 2 В – кардиоингибиция с асистолией (падение ЧСС совпадает или предшествует падению давления, асистолия 3 и более секунд)
· Тип 3 - вазоингибиторная (ЧСС не снижается более, чем на 10% от своих пиковых значений)
Триггером для провокации рефлекторного обморока могут стать: боль, эмоции, ортостатический стресс; синкопе могут предшествовать бледность и тошнота.
В отдельный тип выделяют так называемый «акцентированный антагонизм» - он может встречаться в некоторых условиях вазовагальной синкопы, когда предшествующая выраженная симпатическая стимуляция перерастает в стимуляцию вагуса. В подобных случаях ответ вагуса — чрезмерен.
Сердечно-сосудистые рефлексы.
Классификация рефлексов сердца:
1. собственные, вызываемые раздражением рецепторов сердечно-сосудистой системы;
2. сопряженные, обусловленные активностью любых других рефлексогенных зон;
3. неспецифические, которые воспроизводятся в ответ на неспецифические влияния.
Наибольшее физиологическое значение имеют собственные рефлексы сердечно-сосудистой системы, которые возникают при раздражении барорецепторов магистральных артерий в результате изменения системного давления. Так, при повышении давления в аорте и каротидном синусе, происходит рефлекторное урежение частоты сердечных сокращений.
Особую группу собственных кардиальных рефлексов составляют те, которые возникают в ответ на раздражение артериальных хеморецепторов изменением напряжения кислорода в крови. В условиях гипоксемии развивается рефлекторная тахикардия, а при дыхании чистым кислородом – брадикардия. Эти реакции отличаются исключительно высокой чувствительностью.
Собственные рефлексы сердца проявляются и в ответ на механическое раздражение сердечных камер, в стенках которых находится большое количество барорецепторов. Например, рефлекс Бейнбриджа, проявляющийся в виде тахикардии в ответ на быстрое внутривенное введение определенного объема физиологического раствора. Считается, что эта реакция сердца является рефлекторным ответом на раздражение барорецепторов полых вен и предсердия, поскольку она устраняется при денервации сердца. Отрицательные хронотропные и инотропные реакции сердца рефлекторной природы возникают в ответ на раздражение механорецепторов как правых, так и левых отделов сердца. Значение интракардиальных рефлексов состоит в том, что увеличение исходной длины волокон миокарда приводит к усилению сокращений не только растягиваемого отдела сердца (в соответствии с законом Франка–Старлинга), но и к усилению сокращений других отделов сердца, не подвергающихся растяжению.
Собственные кардиальные рефлексы составляют основу нейрогенной регуляции деятельности сердца, хотя реализация его насосной функции возможна без участия нервной системы.
Сопряженные кардиальные рефлексы представляют собой эффекты раздражения рефлексогенных зон, не принимающих прямого участия в регуляции кровообращения. К числу таких рефлексов относят следующие:
- висцерокардиальные рефлексы - возникают при раздражении рецепторов эпигастральной области. Например, рефлекс Гольца, который проявляется в форме брадикардии (до полной остановки сердца) в ответ на раздражение механорецепторов брюшины или органов брюшной полости. Возможность проявления такой реакции необходимо учитывать при проведении оперативных вмешательств на брюшной полости.
- сенсокардиальные рефлексы - возникают при раздражении рецепторов носовой полости, рецепторов глаз. Таким рефлексом является рефлекс Данини–Ашнера, который проявляется в виде брадикардии при надавливании на глазные яблоки;
- моторно-кардиальные рефлексы, возникающие при усилении мышечной нагрузки. Проявляются тахикардией и увеличением сердечного выброса.
Таким образом, сопряженные рефлексы сердца, не являясь составной частью общей схемы нейрогенной регуляции, могут оказывать влияние на его деятельность.
Рефлекс Бецольда – Яриша
Рефлекторное расширение артериол большого круга кровообращения в ответ на раздражение механо- и хеморецепторов, локализованных в желудочках и предсердиях. В результате возникает системная артериальная гипотония, которая сопровождается брадикардией и временной остановкой дыхания (апноэ) с последующим гиперпноэ. Рефлекс запускается уменьшением венозного возврата к сердцу, в его реализации участвуют афферентные и эфферентные волокна блуждающего нерва (n.vagus). Этот рефлекс направлен на разгрузку левого желудочка. Клиническое значение рефлекса заключается в том, что вышеописанная триада может развиваться при местном обезболивании, кровотечении, сдавлении нижней полой вены.
Впервые данный рефлекс был описан в 1867г. немецким физиологом Альбертом фон Бецольдом и немецким терапевтом и профпатологом Людвигом Гиртом при введении в кровяное русло лабораторных животных алкалоида вератрина. Позднее австрийский фармаколог Адольф Яриш мл. в своих работах 1937-1940 гг. показал, что в рефлекторную дугу этого рефлекса входят хеморецепторы сердца, расположенные в области водителя ритма, волокна блуждающего нерва (n.vagus) и ядро одиночного пути (nucl. tr. solitarii).
Гемодинамические последствия аритмий
Аритмии способны приводить к появлению клинических признаков и стать причиной гибели пациента.
Гемодинамические эффекты у разных пациентов варьируют, что обусловлено взаимодействием многочисленных факторов (возраст, сопутствующие кардиологические или системные заболевания, влияние автономной нервной системы и т.д.). Медикаменты, которые изменяют функцию миокарда, усиливают или подавляют парасимпатическую или симпатическую систему или используются для анестезии, способны оказывать влияние на гемодинамический ответ. Функция миокарда – самая важная составляющая толерантности к аритмии.
Специфические характеристики аритмий, обычно влияющие на системное давление и кровообращение, это: частота и длительность тахикардии, интервал сцепления, частота и длительность брадикардии, внезапность изменения частоты сердечных сокращений, последовательность активации желудочков и временные взаимоотношения между активацией предсердий и желудочков.
Перфузия тканей – наиважнейшая функция сердечно-сосудистой системы.
Увеличение частоты сердечных сокращений будет снижать время диастолического наполнения, которое потенциально способно понижать ударный объём по причине сниженной преднагрузки и сниженного растяжения миокарда. Эффект варьирует наряду со скоростью и степенью изменений частоты сердечных сокращений. Важно отметить, что для противодействия снижению ударного объёма сердца, сократимость сердца повышается вместе с увеличением частоты сердечных сокращений – феномен, известный как эффект Боудича (был впервые описан Генри Боудичем в 1871). Одним из объяснений этого феномена является то, что при повышенной частоте сердечных сокращений, Na+/K+-АТФ-аза не в состоянии справляться с входящим током натрия. Повышенный внутриклеточный натрий приводит к тому, что доступно больше натрия для обмена Ca2+ посредством Na+/Ca2+ обменника; этот механизм приводит к накоплению внутриклеточного кальция, который обладает положительным инотропным эффектом. Этот положительный инотропный эффект повышает ударный объём и давление. Такой реактивный ответ присутствует в здоровом сердце, в то время как сердце при патологии не способно к повышению сократимости при повышении частоты его сокращений. Более того, эффект Боудича обладает верхним пределом частоты, и на высокой частоте сердечных сокращений - возникает противоположный эффект. Этот верхний предел частоты меняется с возрастом, при приёме медикаментов и сопутствующих заболеваниях.
Аритмии, сопровождающиеся ЧСС, схожей с собственным синусовым ритмом, приводят к минимальным изменениям в давлении и перфузии.
При экстрасистолическом сокращении систолический объём сердца снижен, а рианодиновые рецепторы, отвечающие за высвобождение кальция, рефрактерны к активации. Таким образом, ранние экстрасистолы, как правило, обусловлены слабым сокращением сердца. Чем короче интервал сцепления, тем слабее сокращение. Тем не менее, после таких сокращений, как правило, происходит усиленное сокращение, возникающее посредством механизма, известного как пост-экстрасистолическая потенциация. Раняя пост-экстрасистолическая потенциация была частично описана механизмом Франка-Старлинга, так как пауза, следующая за преждевременным ударом, увеличивает время наполнения желудочка.
В процессе оценки тахикардии важно убедиться, являются ли гемодинамические последствия следствием чрезмерно высокой частоты или же высокая частота – это реактивный ответ на гипотензию. Более того, повышение частоты сердечных сокращений в ответ на гипотензию необходимо дифференцировать от первичной сердечной аритмии. Также, важно осознавать, что присутствие электрической деполяризации желудочков не обязательно приводит к эффективному сокращению желудочков.
Продолжительность аритмии играет главную роль в гемодинамических последствиях и сопутствующих признаках. Пароксизмальные и быстрые тахикардии способны привести к острому снижению сердечного выброса и давления и повлечь за собой слабость и синкопу. Хотя непрерывные тахикардии могут хорошо переноситься, они с течением времени приводят к структурным и функциональным изменениям сердца, доминирующим из которых является систолическая дисфункция желудочков. Термин тахикардиомиопатия, или индуцированная аритмией кардиомиопатия, используют для определения ремоделирования сердца, вторичного аритмиям. Главной характеристикой индуцированной аритмией кардиомиопатии является то, что она частично или полностью обратима, если аритмия взята под контроль.
Тахикардиомиопатия – это результат повышения потребности миокарда в кислороде, активации нейрогумональных систем, изменения метаболизма кальция, удлинения миоцитов и ремоделирования внеклеточного матрикса.
Замедление ЧСС ниже нормы обусловлено увеличением каждого систолического объёма сердца по причине удлинённого времени наполнения, но обычно этого недостаточно для компенсации снижения частоты сердечных сокращений и приводит к снижению сердечного выброса (ударного объёма крови в минуту). Снижение ЧСС также приводит к повышению среднего давления в полости правого предсердия и нарушению притока крови из полых вен к правому предсердию. Снижение сердечного выброса запускает компенсаторные системы (адренергическую систему, РААС) для поддержания системного кровоснабжения. С течением времени увеличение циркулирующего объёма крови в сочетании с повышением давления в предсердии способно привести к индуцированной брадикардией кардиомиопатии и сердечной недостаточности. Важно отметить, что внезапное замедление частоты сердечных сокращений, такое, как при дисфункции синусового узла, приводит к резким падениям давления.
В норме, взаимосвязь между систолой предсердий и желудочков является важной для оптимального наполнения желудочков. Вариации взаимосвязи между сокращением предсердий и желудочков, вторичные удлинению PQ интервала, атриовентрикулярной диссоциации или вентрикуло-атриальному проведению способны повлечь за собой снижение сердечного выброса, недостаточность клапанов и повышение давления в предсердиях. Когда сокращение предсердий не сопровождается сокращением желудочков (как в случае атриовентрикулярной блокадой второй или третьей степени), давление в желудочках повышается и способно превосходить давление в правом и левом предсердии, приводя к диастолической регургитации.
При атриовентрикулярной диссоциации и вентрикуло-атриальном проведении, сокращение предсердий и желудочков может происходить одномоментно. Сокращение предсердий при закрытых атриовентрикулярных клапанах влечёт за собой ретроградный поток в полые вены и лёгочные вены, и повышение внутрипредсердного давления.
1. Физиология кровообращения. Ч. II. Физиология сердца: учебно-методическое пособие к практическим занятиям по нормальной физиологии человека / Т. В. Абакумова, Д. Р. Долгова, Т. П. Генинг. – Ульяновск : УлГУ, 2012. – 36 с.
2. New classification of haemodynamics of vasovagal syncope: beyond the VASIS classification Analysis of the pre-syncopal phase of the tilt test without and with nitroglycerin challenge M. Brignole et al., Europace (2000) 2, 66–76
3. Heart rhythm characterisation during unexplained transient loss of consciousness in dogs M. Perego et al., The Veterinary Journal 263 (2020) 105523
4. Electrocardiography of the dog and cat. Diagnosis of arrhythmias. 2nd edition Roberto Santilli, N.Sydney Moise, Romain Pariaut, Manuela Perego, Edra S.p.A., 2018
5. 2018 ESC Guidelines for the diagnosis and management of syncope, European Heart Journal (2018)

Назад в раздел

















