Об офтальмологическом исследовании. Часть 2
Еще фото
Автор (ы): R. Koestlin, prof.
Организация(и): CTK LMU Muenchen
Журнал: №6 - 2014
Перевод с немецкого Н.А. Игнатенко
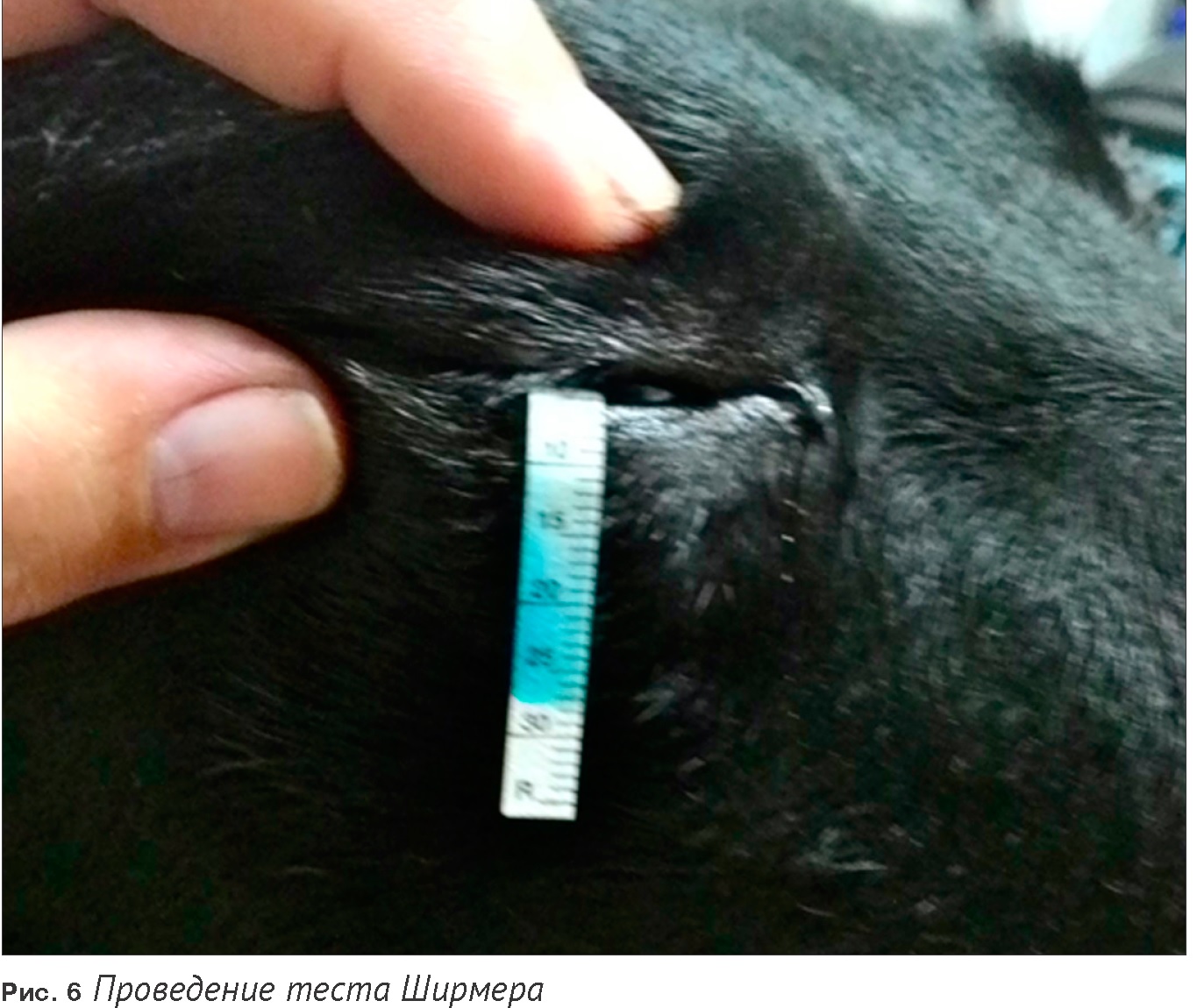
Исследования продукции слезной жидкости: тест Ширмера
Тест проводится, когда подозревается недостаточная продукция слезной жидкости. Его необходимо проводить до того, как в глаз будут нанесены местные анестетики и мидриатики. Если же они уже были нанесены, то стоит подождать хотя бы 15 минут для того, чтобы они не оказывали влияния на проведение теста. Коммерческие тест-полоски для проведения исследования доступны и имеются в продаже.
Техника
Обязательно тестируются оба глаза. При обычно проводимом тесте Ширмера не закапывается локальный анестетик. Измеренная слезная жидкость складывается из комбинации слезной пленки и продукции слезы, вызванной раздражением расположенной тест-полоски (тест Ширмера редко используется в ветеринарной практике. Перед введением тест-полоски необходимо локальное нанесение анестетика и предварительное вытирание слезной пленки. Этот тест измеряет базальную продукцию слезной жидкости).
Сложенную полоску располагают между веком и роговицей и оставляют на 1 минуту. Веки должны быть слегка прикрыты. Измеряется, до какой длины тест-полоска смочилась слезной жидкостью за этот короткий промежуток времени (без кончика со специальной отметкой, который находился в глазу). Некоторые полоски теста Ширмера содержат миллиметровое расчерчивание, некоторые – краску, которая появляется при увлажнении, что упрощает интерпретацию теста.
Интерпретация
При интерпретации обязательно учитываются результаты клинического исследования. У некоторых кошек тест Ширмера может показывать сниженную продукцию без поражения глаз. В течение дня показатели также могут меняться. Ниже приведенные показатели являются усредненными. Считывание происходит через минуту нахождения тест-полоски в глазу.
Кошки и собаки: 9 мм или больше является нормой, но у большинства собак и кошек – более 17 мм.
Если результат 5-8 мм, то, возможно, речь идет о сниженной продукции слезной жидкости. Однако даже при 5 мм глаз может выглядеть здоровым. У кошек особенно очень часто наблюдаются сниженные показатели.
Область менее 5 мм говорит о сниженной продукции. У многих пациентов с сухим кератоконъюнктивитом влажной остается только верхушка, которая находится в глазу.
Кролики: нормальные показатели от 0 до 11 мм.
Микробиологическая диагностика
Бактериологический посев
Взятие проб для бактериологического исследования должно осуществляться до использования мидриатиков.
В простых случаях конъюнктивита или кератита (включая язвенный кератит) не обязательно проводить бактериологическое исследование. Если состояние конъюнктивы или роговицы не улучшается после нескольких дней или недель применения, то необходимо взять пробу для бакпосева. Пробу можно брать из внешней части конъюнктивы по третьему веку, по краю век, по внутренней поверхности век, по внутренней поверхности третьего века и прямо с роговицы. Многочисленные виды микроорганизмов могут физиологически жить в конъюнктивальном мешке. Если у пациентов одностороннее воспаление, то целесообразно взять бакпосев из двух глаз и впоследствии сравнить.
Конъюнктивальный соскоб
Места взятия конъюнктивального соскоба соответствуют местам взятия бакпосева. Для облегчения взятия пробы используется локальная анестезия (маловероятно, что консервирующее вещество, содержащееся в анестетике, будет оказывать влияние на бактериальный рост). Можно взять офтальмологический шпатель по Кимура или маленькое лезвие скальпеля, которое до самого момента взятия не следует вынимать из упаковки, чтобы обеспечить максимальную стерильность. Верхнее веко максимально отвернуть во внешнюю сторону и соскрести материал. Если в конъюнктивальном мешке присутствует экссудат, то его необходимо предварительно смыть стерильным раствором изотоническим хлорида натрия. Минимум два соскоба окрашиваются по Грамму и по Райту, после чего исследуются под микроскопом. Оставшийся на лезвии скальпеля материал помещается в пробирку с культуральной средой для бактериального посева.
Цитологическое исследование
Препараты для цитологического исследования не используются в рутинном офтальмологическом исследовании, однако в некоторых случаях могут быть полезны для постановки быстрого диагноза. Самым полезным может быть определение грибов или таких инфекций, как микоплазма, или опухолевых клеток. В мазках-отпечатках могут наблюдаться слущенные клетки, в то время как в соскобе клетки держатся вместе слоями.
После поверхностной анестезии берется проба стерильным тампоном для того, чтобы собрать экссудат и клетки. Материал намазывается на предметные стекла, сушится на воздухе, фиксируется спиртом, ацетоном или спреем фиксатором. Затем окрашивается либо по Грамму, либо по Райту, либо по Гимза, либо модифицированным методом окраски по Сано.
В случае бактериальной инфекции отпечаток содержит большое количество нейтрофилов и клеток Бехера. При аллергиях в препаратах будет содержаться большое число эозинофилов, базофильных гранулоцитов и увеличенных эпителиальных клеток. Количество лимфоцитов и плазматических клеток повышается при вирусных инфекциях.
Исследования с использованием локальной анестезии
Гониоскопия
Это метод исследования угла передней камеры глаза. Он очень важен для многих пациентов, особенно при подозрении на глаукому. Для лучшей визуализации используется специальная линза, гониоскопическая линза. Есть различные виды гониоскопов, например Баркана или Кеппе.
После аппликации локальной анестезии гониоскоп устанавливается на роговицу, пространство между гониоскопом и роговицей заполняется искусственной слезой или специальным гелем. Угол исследуется при помощи хорошего источника света под увеличением (например, с помощью отоскопа или щелевой лампы).
У кошек глубокая передняя камера глаза, и ее угол в некоторых случаях можно исследовать без гониоскопа, передвигая отоскоп от лимба по направлению к углу камеры глаза. Гониоскопы, которые используются для собак, обладают большей видимостью и должны использоваться для более критической оценки.
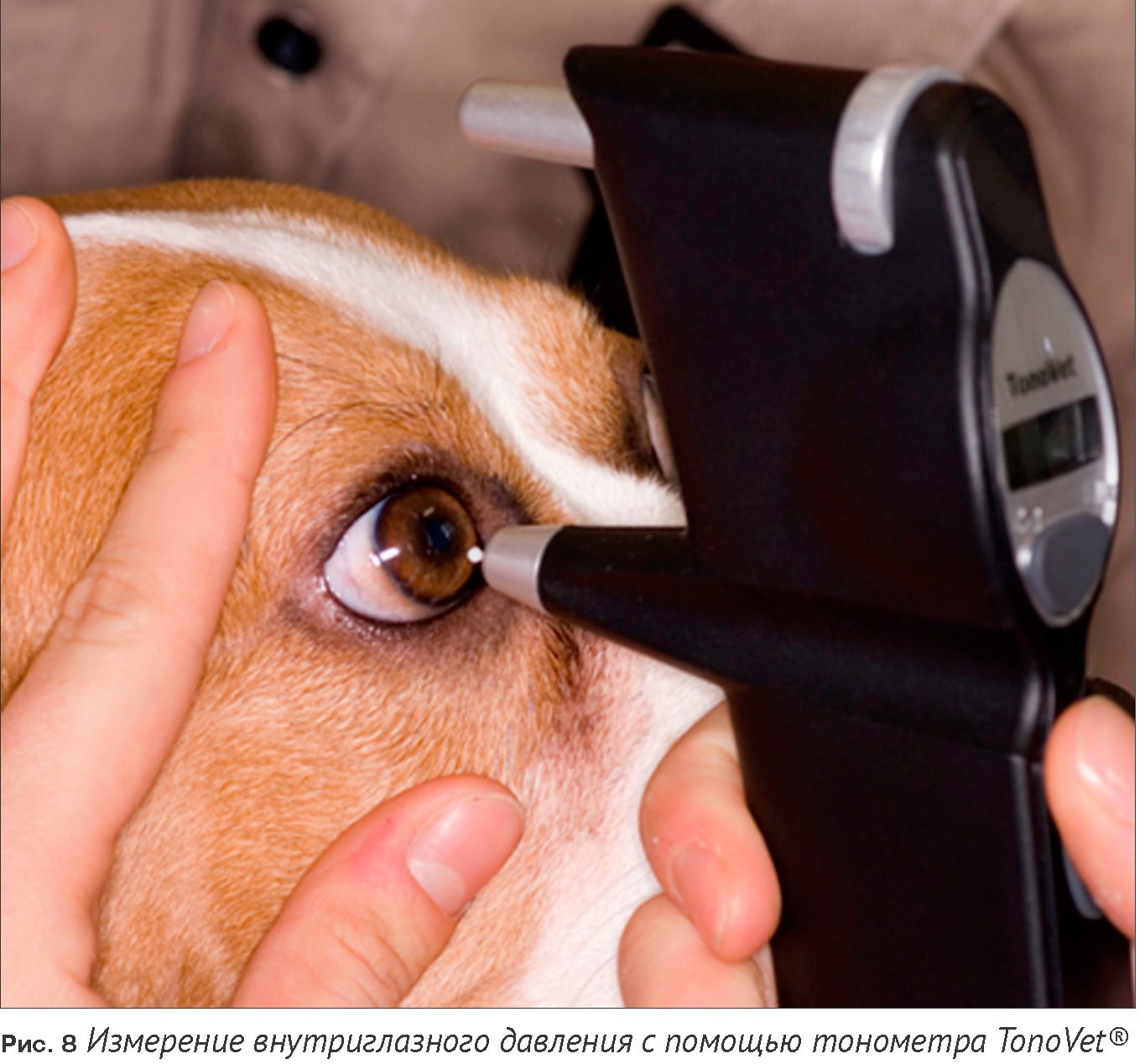
Тонометрия
Определение внутриглазного давления. Оно обычно колеблется вместе с частотой пульса, давлением на веки, внеглазным тонусом мышц, дыханием, венозным давлением, временем суток и осмотическими изменениями крови. Внутриглазное давление очень важно для стабильности глазного яблока и является результатом баланса между продукцией и оттоком внутриглазной жидкости в углу передней камеры глаза (фильтрационный и обезвоживающий угол).
Тонометрия по Шиотцу (импрессионная тонометрия)
Тонометрия является единственным методом диагностики, с помощью которого можно подтвердить глаукому. Тонометр Шиотца измеряет вызванный определенным давлением отпечаток на роговице.
Техника
Пациент получает в глаза локальную анестезию и должен спокойно лежать на спине. Помощник открывает веки, не производя давление на глазное яблоко, для того чтобы не поднялось давление в яремной вене. Тонометр ставится по центру, вертикально по отношению к роговице. Необходимо провести последовательно два-три измерения (при правильно проведенной технике они будут идентичными).
Можно результаты измерений записывать как показатели шкалы, указывая используемый вес грузика вместо записи действительного давления. Нормальные показатели находятся в границах двух шкал, ниже или выше использованного веса. Это означает, что при весе 7,5 г нормальное отклонение будет составлять от 9,5 (низкие нормальные значения) до 5,5 (высокие нормальные значения) на шкале. Действительное внутриглазное давление у собак составляет от 25 до 30 mmHg. У собак есть таблицы пересчета, которые ввиду их большой неточности, почти не используются.
В некоторых случаях полученные результаты будут не информативными:
• при избыточной фиксации пациента или давлении на глазные яблоки (следствие – непрямое давление на глазное яблоко), в результате чего внутриглазное давление повышается искусственным образом;
• при буфтальме: изгиб роговицы делает невозможным ее полный контакт с тонометром, полученные результаты – не объективны;
• тонометр располагался не вертикально;
• если наблюдается сильный отек роговицы.
Аппланационная тонометрия
При этом виде тонометрии измеряется сила, которая необходима для того, чтобы разгладить определенный участок роговицы. Существуют различные типы апплационных тонометров для ветеринарной практики. Особенно комфортабельны переносные модели, однако они очень дорогие. Некоторые, те, что должны комбинироваться со щелевой лампой, и являются обычными для использования в медицинской практике, не имеют особого практического значения в ветеринарной офтальмологии.
Дигитальная тонометрия
Двумя пальцами (не большими) надавливают с двух сторон на закрытое верхнее веко достаточно сильно, чтобы глазное яблоко ощутило давление. После чего сравнивается правое и левое глазное яблоко. Этот метод не является надежным, так как различия между двумя глазными яблоками могут иметь много причин.
Исследования при расширенном зрачке (мидриазе)
Достижение расширения зрачка
Осторожно: в некоторых случаях, особенно если предполагается глаукома, противопоказано проводить медикаментозное расширение зрачков.
Обычно используется 1%-ный раствор тропикамида. Это синтетический дериват атропина, который приводит к блокаде ацетилхолина. Как следствие, блокируется парасимпатическая активность, и зрачок расширяется за счет симпатического тонуса. Расширение зрачка начинается через 15 минут у мелких животных и 20-25 минут у крупных животных и продолжается около 4-8 часов. Действие можно антагонизировать с помощью пилокарпина, однако это не обязательно. У пациентов с увеитом тропикамида может быть недостаточно для расширения зрачков.
Атропина сульфат 1% можно также использовать, но его эффект может сохраняться до одной недели, его нельзя антагонизировать фармакологически. Поэтому им стоит пользоваться только в тех случаях, когда тропикамид не действует.
У некоторых кроликов во внутриглазной жидкости есть энзим, который блокирует действие атропина. Поэтому у кроликов необходимо использовать тропикамид или 10%-ный фенилэфрин.
Исследование хрусталика при помощи щелевой лампы
Хрусталик мы исследуем при проходящем и боковом освещении, это означает, что с одной стороны на зрачок направлен сильный боковой источник света, а с другой стороны мы используем щелевую лампу. На протяжении исследования мы обращаем внимание на цвет зрачка, форму, проходимость света, структуру, растяжение и локализацию катаракты.
Полностью неповрежденный хрусталик прозрачен подобно стеклу. При проходящем и боковом свете зрачок выглядит черным, при расширенном состоянии зрачка или у пожилых животных – серо-черным, у альбиносов – красноватым или выражено красным.
Цвет зрачка может быть изменен вследствие отложения экссудата в капсуле хрусталика или склеивания радужки, а также помутнения хрусталика (глаукома, катаракта). Неповрежденный хрусталик прозрачен для прохождения света, поэтому зрачок при падающем свете выглядит темным. Если есть описанные патологические изменения, то они вызывают рефлекцию света, и тогда цвет зрачка при расширении может быть серым, желтым и даже белым.
Формы катаракты вариабельны по своему происхождению, могут быть закрытыми. Полагаясь на свой опыт, мы будем говорить о равномерных (слоистая, веретенообразная, звездоподобная) и резко очерченных катарактах в общем, о врожденных изменениях, а также о неравномерных катарактах с размытыми границами, которые, как правило, являются следствием воспалительных процессов. Коричневые пятна на капсуле хрусталика являются следствием перенесенного эндофтальмита и синехий в передней камере глаза или остатков персистирующей мембраны зрачка.
В области катаракты хрусталик становится менее прозрачным. В прямом свете хрусталик выглядит тем более белым, чем менее прозрачным он становится. Чем темнее хрусталик в проходящем свете, тем менее он прозрачен. Закрепившиеся на капсуле хрусталика, происходящие из радужной оболочки ненастоящие катаракты (остатки персистирующей мембраны зрачка) выглядят как в прямом, так и в проходящем свете черными.
По распространению катаракты могут быть полными (тотальная катаракта) или парциальными. В первом случае помутневшей является вся субстанция хрусталика, во втором наблюдается помутнение отдельных слоев хрусталика (например, ядерная катаракта, перинуклеарная катаракта, кортикальная катаракта).
Размер катаракты мы смотрим в соотношении к раскрытому зрачку (например, катаракта занимает половину средне раскрытого зрачка или располагается в максимум одной трети расширенного зрачка). Поскольку при расширенном зрачке и полностью (или почти полностью) зрелой катаракте мало света проникает внутрь глаза, то глаз нельзя исследовать при проходящем свете. Структуру и локализацию подобной катаракты мы исследуем при сильном освещении.
Поскольку при описанных изменениях речь идет о незначительном распространении, то мы определяем локализацию катаракты по принципу параллакса: локализация наибольших изменений при оценке теней радужки с помощью традиционных сенсорных картин Пуркинье. Щелевая лампа подходит для определения локализации всех типов катаракты.
Принцип параллакса основан на кажущемся смещении помутнения относительно какой-то точки, если его рассматривать под разными углами зрения. В качестве этой точки в глазу удобно использовать центрально расположенный зрачок. Исследуемое помутнение может располагаться на роговице, в передней или задней камере глаза, в хрусталике или стекловидном теле. Помутнения в стекловидном теле, как правило, не являются фиксированными, и когда глаз вращается, они совершают самостоятельные плавательные движения. Таким образом, их можно отдифференцировать от других помутнений. Для того чтобы определить характер и размер поражений, для сравнительных целей мы используем край зрачка или рефлектирующий свет офтальмоскопа, который возникает при отражении в оптическом центре исследуемого глаза. После удаления источника света мы можем видеть в зрачке положение помутнения по отношению к зафиксированной точке. Сначала поворачиваем голову к наружному углу глаза, потом – к внутреннему и наблюдаем: катаракта или помутнение остаются в прежнем месте по отношению к фиксированной точке или смещаются в направлении движения головы либо против.
Если помутнение находится на уровне зрачка, то есть в передней части капсулы хрусталика, то при изменении положения головы отношения помутнения к зрачку не меняется. Если помутнение расположено спереди (помутнение роговицы), то тогда оно движется в сторону, противоположную движению головы. Если помутнение расположено в задней камере позади хрусталика (в задней части хрусталика или в стекловидном теле), то помутнение при движении головы смещается в сторону движения. Если при сравнении мы смотрим не на край хрусталика, а по зеркальному отражению, то тогда помутнения, которые расположены на задней капсуле хрусталика, не будут смещаться при движении головы.
Чувствительные картины Пуркинье мы исследуем в темной комнате, на расстоянии 10-15 см (под углом 40°) в стороне от исследуемого глаза. Источник света медленно вращаем по кругу и наблюдаем за зеркальным отражением в глазах. При движении источника света смещаются обратные картины в сторону, противоположную от источника света, и становятся более легко распознаваемыми. В случае отсутствия повреждения мы, в общем, увидим три картины:
• На поверхности роговицы уменьшенная картина, движущаяся в сторону источника света.
• На поверхности хрусталика картинка в натуральную величину (или чуть больше), несколько более бледная.
• На поверхности хрусталика самая маленькая и бледная перевернутая картинка, которая вращается в направлении, противоположном источнику света.
При диффузном помутнении роговицы, отражается преимущественно поверхность, поэтому есть только первая картина Пуркинье, поскольку возникновение второй и третьей картинки затруднено из-за помутнения. Если поверхность роговицы без блеска, тусклая, то не возникает в отражении ни одной картины. Если капсула хрусталика интактная, то диффузное помутнение хрусталика мешает возникновению только третьей картины. Если передняя камера хрусталика теряет отражательную способность, то тогда нет ни второй, ни третьей отражающих картинок Пуркинье.
Отсутствие второй и третьей картинки наблюдается не только при диффузном помутнении роговицы или диффузной катаракте, но и при маленьком хрусталике (афакия, выпадение хрусталика). Однако отражение передней поверхности на месте хрусталика помутневшего стекловидного тела может приводить к воспроизведению второй картины и отсутствию третьей. В этом случае дно глаза выглядит существенно меньше нормального.
Офтальмоскопия
Общие сведения
Офтальмоскопию проводят после расширения зрачка в комнате со слабым освещением. Различают прямую и непрямую офтальмоскопии.
Прямая офтальмоскопия: воспроизводит прямое изображение, требует меньшего опыта, дешевле, дает более сильное увеличение (колеблется вместе с размером глаза, например, приблизительно в 20 раз у кошек), можно использовать при суженном зрачке, однако есть возможность осмотра только небольшого участка дна глаза.
Непрямая офтальмоскопия: воспроизводит обратное отражающее изображение, дает лучшее изображение при меньшем увеличении (колеблется вместе с диоптрическими мощностями используемой линзы и размером глазного яблока, например, 4-кратное при использовании +20 диоптрийной линзы у кошек), визуализируется больший угол дна глаза (35 градусов вместо 9), что облегчает исследование периферии, делает возможным осмотр на расстоянии у агрессивных животных, а также исследование двух глаз одновременно, светлое изображение (при светопроходящих средах), очень хорошо подходит для демонстрации третьим лицам (так, третье лицо посредством зеркальной системы может наблюдать за исследованием), возможна запись.
Использование прямой офтальмоскопии
Отверстия линз:
• Щель: может быть полезна для определения локализации структуры повреждения.
• Маленькое отверстие диафрагмы: полезно для исследования глаз новорожденных, а также при маленьких глазах или при узких зрачках.
• Большое отверстие диафрагмы: используется для общего рутинного офтальмологического исследования.
• Сетчатое поле: полезно для определения относительного размера изменения, а также для оценки процесса заживления при повреждениях.
• Зеленый фильтр: производит свет, свободный от красного цвета, что облегчает осмотр слоя нервных волокон, а также помогает дифференцировать новые кровотечения и старые кровоизлияния.
Техника
Радиус объектива устанавливается на «0» диоптрий. Для исследования правого глаза пациента офтальмоскоп держат в правой руке и светят в правый глаз и наоборот – для осмотра левого глаза. Это упрощает процесс удержания морды животного. Ценной является возможность держать оба глаза открытыми. После того как вы научитесь подавлять картину не исследуемого глаза, вам будет проще, поскольку это минимизирует аккомодацию (глаза, смотрящие через офтальмоскоп, должны быть расслаблены).
Офтальмоскоп необходимо держать как можно ближе к глазу. На расстоянии 30 см от пациента распознается отражение дна через зрачок. Для этого необходимо медленно приближаться к глазу, не теряя дно глаза из поля зрения. В этом случае можно распознать структуры дна глаза. Посредством вращения кольца объектива добиваются фокусирования изображения (для того чтобы получать хорошее изображение, необходима практика).
Исследование дна
Сетчатка и диск зрительного нерва расположены на одном уровне и в одном фокусе. Если сетчатка вследствие каких-то причин приподнята, то требуется другая (позитивная) линза в прямой офтальмоскоп. Повреждения ниже сетчатки требуют негативной линзы для исследования.
Использование непрямой офтальмоскопии
Описание инструментария
Непрямые офтальмоскопы состоят из устройства, которое можно крепить на голове, а также оптики, трансформатора и конденсирующей линзы, состоящих из источника света. Они идеально подходят для работы, но очень дорогие. Нет необходимости иметь самый дорогой инструментарий, для того чтобы получить изображение глазного дна. Обязательными являются две линзы, которые имеют плоскую и выпуклую поверхности с диоптриями 20 и 30. Они должны быть в диаметре 35-45 мм, чтобы их удобно было держать. В качестве источника света можно использовать отоскоп или офтальмоскоп.
Лучшие линзы, которые были созданы для непрямой офтальмоскопии, специально шлифуются, чтобы иметь сферические скругления, и оптически устроены так, чтобы минимизировать рефлексию.
Техника
Исследователь находится на расстоянии вытянутой руки от пациента и держит линзу выпуклой стороной к себе. Палец той же руки лежит на морде пациента, для того чтобы линза всегда находилась на одном расстоянии от животного. Расстояние должно быть различно для линз разного размера и диоптрий. Правильную дистанцию можно выбрать, если видимым становится только глазное дно, веки не видимы, так же как и роговица, и радужная оболочка. Источник света держат в другой руке, для того чтобы луч света попадал в зрачок и одновременно был параллельно к направлению взгляда исследователя. Для того чтобы стабилизировать источник света, можно его закрепить на собственной голове. Не смотря на то что это требует большей тренировки, необходимо стремиться для исследования правого глаза линзу держать в левой руке и наоборот.
Проще проводить исследование, если источник света находится на бинокулярном офтальмоскопе на голове. Таким образом у исследователя вторая рука остается свободной, для того чтобы привести голову пациента в положение, удобное для исследования.
Интерпретация результатов
К офтальмологическим находкам относятся пороки или изменения структуры, или наличие помутнений. У большинства пациентов глаза непрерывно движутся, поэтому сложно сконцентрироваться на определенной области. Необходимо использовать эти движения и не считать их мешающими. При этом непрямая офтальмоскопия является очень ценной, несмотря на движения можно получить общее представление о дне, что невозможно при прямой офтальмоскопии.
Офтальмологические исследования захватывают тапетальную и нетапетальную часть сетчатки, кровеносные сосуды сетчатки, диск зрительного нерва и сосудистую оболочку. Склера видима, если в ней откладывается меньше меланина, чем в эпителии сетчатки и сосудистом тракте.
Нетапетальная часть дна глаза часто ошибочно называется тапетум нигрум (это название противоречиво, поскольку здесь не наблюдается клеток тапетума). Цвет этой области – от темно-коричневого до красного, в зависимости от вида животного и породы. Цвет определяется содержанием меланина в эпителии сетчатки и сосудистой оболочки и связан с распределением меланина в радужной оболочке.
Исследование слезного аппарата
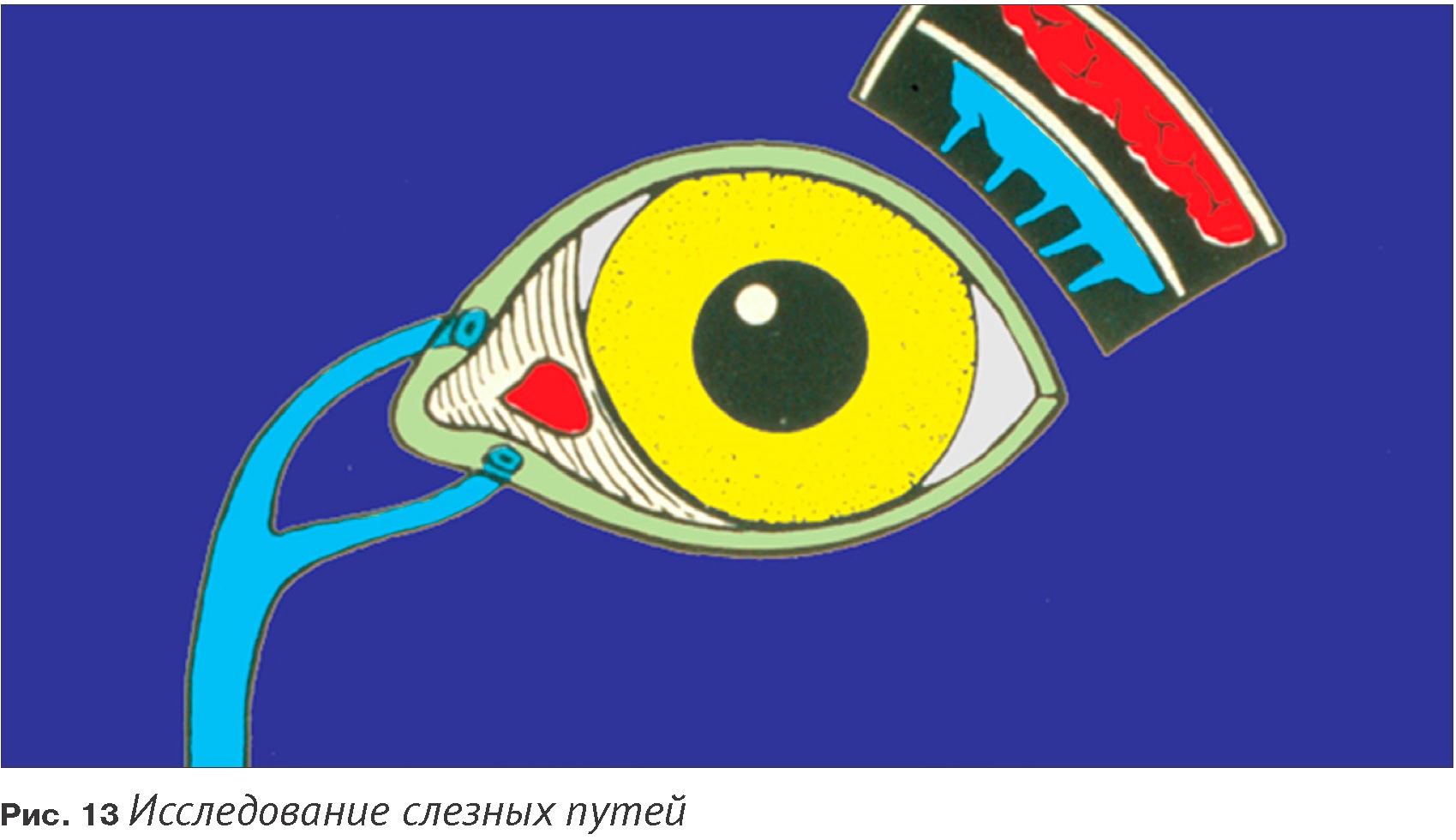
Анатомия
Есть две слезные точки, два слезных канала и два слезных мешка, и носослезный канал (у кроликов только 1 вентральная слезная точка и соответствующий канал, у свиней наблюдается только дорсальная точка и соответствующий канал). Слезная точка находится в слизисто-кожном переходе нижнего и верхнего века, поблизости медиального канта.
Время пассажа слезного канала
Оно проверяется до того, как начинает промываться канал. Капля флюоресцина закапывается в глаз и засекается время, через которое зеленый раствор появится в области ноздрей. Если глаза пациента не очень влажные, можно добавить по капле искусственной слезы. Очень важно сравнивать стороны. Пассаж через канал длится до двух минут у собак и кошек и может длиться от трех до пяти минут у лошадей. Этот тест не очень надежен у брахицефалических кошек и собак, поскольку жидкость может уходить через глотку. Ультрафиолетовый или кобальтовый голубой свет повышают визуализацию окрашивания. Если вы хотите использовать ультрафиолетовый свет, то необходимо быстро посветить им на морду животного до проведения теста, чтобы определить, есть ли уже на морде материал с флюоресцином, который может дать ложно положительные результаты.
Промывание слезного канала
Оно проводится у собак и кошек под локальной анестезией. Для промывания используется медицинский пуговчатый зонд. Собаку или кошку необходимо зафиксировать лежащими на боку. В некоторых случаях кошки нуждаются в седации. В качестве жидкости для промывания используется стерильный физиологический раствор хлорида натрия. У собаки должен быть открыт глаз, одним пальцем нужно вывернуть нижнее веко, для того чтобы сделать вентральную слезную точку видимой. Шприц необходимо держать таким образом, чтобы при присоединении жидкость сразу направилась по зонду. Положение пальцев в этот момент не менять, чтобы слезная точка оставалась видимой. Рука должна оставаться максимально спокойной. В этом случае шприц будет автоматически поворачиваться, если собака будет поворачивать голову. Таким образом можно уменьшить риск травмирования. Затем канюлю переставляем в верхнюю точку (кролики являются исключением) и впрыскиваем небольшое количество жидкости. Так мы достигаем проходимости как нижней, так и верхней слезной точек. Жидкость должна выливаться из ноздрей. Если этого не происходит, то можно создать небольшое давление, слегка нажимая на веки в направлении медиального канта и впрыскивая большее количество жидкости до того момента, пока она не покажется в носовых ходах. Если во время промывания пациент многократно сглатывает, то это является симптомом проходимости, даже если из носа ничего не выливается.
У лошадей можно попробовать сделать ретроградный лаваж. После аппликации локального анестетика в отверстие носо-слезного канала (в слизисто-кожном переходе у основания носа) катетер продвигаем в канал и промываем его с помощью 10 мл физраствора. Если при этом жидкость выливается из места аппликации, то есть вероятность блокады на пути. В этом случае необходимо оказать давление на катетер с помощью пальцев и попробовать повторно промыть канал.
Специальные исследования
Исследования язвы роговицы
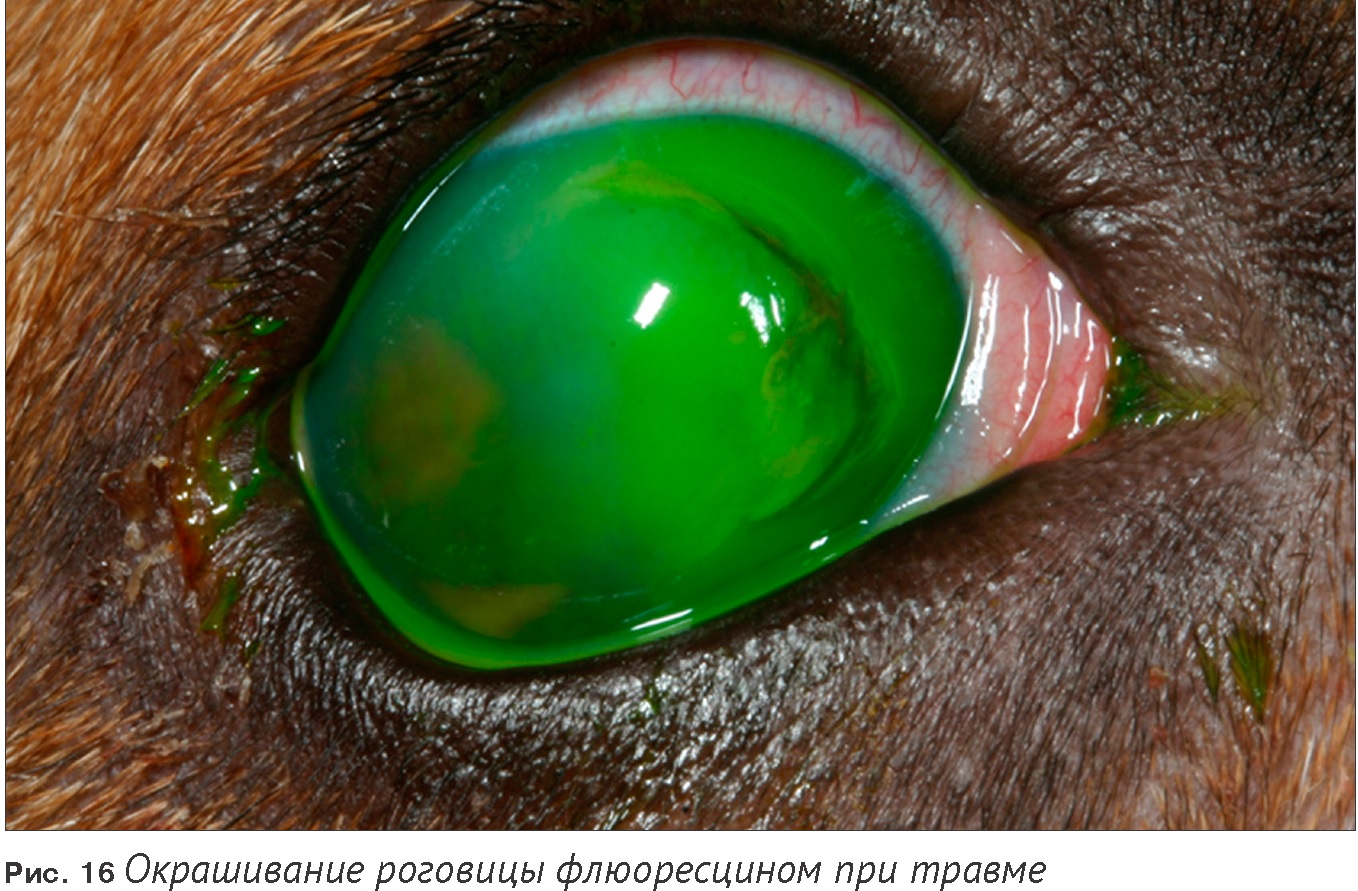
Флюоресцин откладывается в строме роговицы, если имеются повреждения эпителия. Для теста используют стерильные упакованные полоски. Раствор флюоресцина должен использоваться только в виде одноразовых коммерчески упакованных пипеток, в противном случае контаминация может привести к потере глаза. Неопытные исследователи должны проводить тест с флюоресцином в каждом случае покрасневшего болезненного глаза, иначе очень легко просмотреть поверхностные дефекты.
Необходимо коротко кончиком потрогать конъюнктиву, иначе в глаз поступит слишком много краски, и это затруднит интерпретацию.
Только в случае очень сухих глаз тест-полоска предварительно смачивается каплей искусственной слезы. Альтернативой использования тест-полосок с флюоресцином являются капли: 1-2 капли раствора флюоресцина в конъюнктивальный мешок. Роговицу нельзя трогать тест-полоской, поскольку она оставит цветное пятно, которое легко можно перепутать с язвой. Вскоре после использования проводится исследование глаза. Ультрафиолетовый цвет или кобальтово-голубой делают возможной лучшую визуализацию повреждения. Если эпителий не поврежден, то краска легко смывается с него.
ОСТОРОЖНО! Тест с флюоресцином мешает проведению ИФА-исследования на герпес.
Окрашивание конъюнктивы
Окрашивание бенгальским розовым является прижизненным окрашиванием для выявления погибших или дегенерированных клеток и слизистой. Он прекрасно выявляет дефектные клетки при сухом кератоконъюнктивите, окрашивая поврежденные участки в светло-красный цвет. Необходимо использовать стерильно упакованные полоски!



Назад в раздел

















